Agranulocitoza - care sunt cauzele?
Sinonime într-un sens mai larg
granulocitopenia

Ce este agranulocitoza?
În așa-numita agranulocitoză, există o lipsă aproape completă de granulocite. Granulocitele aparțin globulelor albe din sânge (leucocitele) și sunt responsabili pentru apărarea împotriva infecției. Când o infecție începe sau măduva osoasă este deteriorată, numărul de granulocite poate scădea. Aceasta este cunoscută în termeni tehnici sub numele de granulocitopenie. Drept urmare, apărările organismului sunt acum reduse și sensibilitatea la infecție este crescută. Agranulocitoza este forma extremă a acestei afecțiuni.
Citiți mai multe despre acest subiect la: celule albe
Acestea sunt cauzele agranulocitozei
În agranulocitoză se pot distinge trei forme diferite. În general, se face o distincție între agranulocitozele congenitale, foarte rare și cele mai frecvente dobândite de tip I și agranulocitozele II.
Agranulocitoza congenitală este cunoscută și sub denumirea de sindromul Kostmann și este o boală în care există mai puține sau deloc granulocite (mai precis, neutrofile, o subclasă a globulelor albe din sânge) prezente la naștere. Cauza constă într-o mutație a genelor, care duce în cele din urmă la tulburări de maturizare ale globulelor albe din sânge, adică nu se formează suficiente granulocite mature.
În reacția de tip I, procesele imune ale organismului sunt îndreptate împotriva granulocitelor și le distrug. Pe de altă parte, deficiența de granulocite în tipul II se bazează pe o deficiență de formare, care este adesea declanșată de substanțe care afectează măduva osoasă. Prin urmare, tipul I poate fi mai brusc (acut) apar ca tipul II, care se înrăutățește în timp.
Există multe moduri diferite în care numărul de granulocite poate fi sever.
Agranulocitoza poate fi cauzată de intoleranță la unele medicamente, cum ar fi împotriva anumitor analgezice (analgezice) precum. Novalgin® (metamizol), medicament antipiretic (antipiretice), împotriva medicamentelor care inhibă funcția tiroidiană (Medicamente anti-tiroidiene cum ar fi tiamazolul și carbimazolul), împotriva așa-numitelor neuroleptice pentru tratamentul bolilor mintale sau al anumitor antibiotice (sulfonamide, cefalosporine, metronidazol).
În plus, prin utilizarea unei terapii de ucidere a celulelor folosind așa-numitele citostatice, de ex. Sub formă de chimioterapie, granulocitele vor scădea.
Mai mult, tulburările de formare a sângelui în măduva osoasă sunt cauza agranulocitozei.
diagnostic
Pe lângă interviul medical (anamnese) despre evoluția bolii și aportul recent de medicamente, în principal, investigația ganglionii și membranele mucoase joacă un rol important de diagnostic.
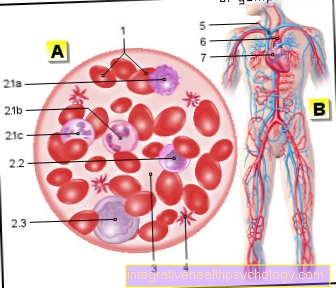
Cel mai important mijloc de diagnostic al agranulocitozei este un test de sânge de laborator. Așa-numitul număr complet de sânge joacă un rol decisiv aici.În acest sens, diferitele subclase de leucocite, din care fac parte și granulocitele, sunt măsurate separat în funcție de frecvența lor. Scăderea granulocitelor (mai puțin de 500 celule / microlitru sânge) poate indica acum agranulocitoza. În plus, determinarea altor valori ale sângelui pentru a exclude alte boli (diagnostic diferențiat) este foarte importantă.
Citiți mai multe despre acest subiect la: Test de sange
Există, de asemenea, opțiunea unei așa-numite puncții ale măduvei osoase, în care o probă mică de măduvă este prelevată de pe creasta osoasă și examinată pentru o tulburare de formare a celulelor sanguine. Această examinare se efectuează la microscop cu ajutorul diferitelor colorații a probei, prin care, printre altele, sunt vizibile diferite caracteristici (de suprafață) ale celulelor și este de obicei efectuat de un patolog.
Simptomele agranulocitozei
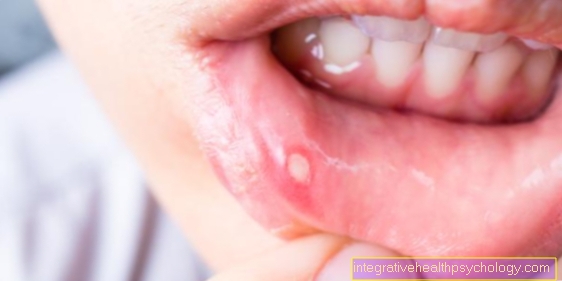
De regulă, agranulocitoza duce la o restricție a stării generale cu o stare severă de boală (oboseală, dureri de cap, stare de rău, dureri musculare). Frisoane, febră, greață și o inimă de cursă (Tahicardie) apar. Deoarece apărarea imunitară este slăbită de scăderea drastică a granulocitelor, agenți patogeni precum B. Paraziții, bacteriile sau ciupercile nu mai sunt combătute în mod adecvat. Consecințele sunt inflamațiile și infecțiile în multe părți ale corpului. În cursul următor apariția amigdalitei (Angină tonică) și putregaiul gurii (Stomatită aftoasă) posibil. Cele trei semne clinice tipice de agranulocitoză sunt febra, amigdalita și putregaiul oral.
Cum se tratează agranulocitoza?
Întrucât, în majoritatea cazurilor, agranulocitoza rezultă din efectele secundare ale medicamentului, trebuie identificat mai întâi un medicament potențial cauzal, iar medicul l-a întrerupt cât mai curând posibil. Cu toate acestea, există și posibilitatea ca niciun medicament declanșator să nu fie găsit. În aceste cazuri, dar și în cazul unui efect secundar al unui medicament, trebuie efectuată terapia de stimulare a producției de granulocite. Există opțiunea de a da un așa-numit factor de creștere a granulocitelor (de exemplu, factor de stimulare a coloniilor granulocitelor = G-CSF). Acest factor de creștere este un hormon care este eliberat în mod normal de către organism atunci când există inflamație și accelerează formarea de celule imune (granulocite).
În plus, trebuie inițiate terapii anti-infecțioase, deoarece apărările sunt foarte slăbite de lipsa granulocitelor și de multe ori apar infecții.
profilaxie
În primul rând, sfaturile medicale sunt de mare importanță atunci când se prescriu medicamente care pot declanșa agranulocitoza. Mai mult, pacienții trebuie informați că, după ce au trecut deja prin agranulocitoză, este posibilă sau probabil o scădere reînnoită a granulocitelor din sânge atunci când se iau anumite medicamente.
Infecțiile în timpul unei agranulocitoze existente pot fi conținute sau chiar parțial prevenite prin măsuri bune de igienă în gât și cavitatea bucală și în regiunea anală, precum și prin evitarea bolnavilor și a multor persoane.
prognoză
Prognosticul poate varia în funcție de cauza care stă la baza agranulocitozei. Cu toate acestea, se poate spune că faza acută a agranulocitozei este cea mai complicată și periculoasă perioadă.