Ce este anestezia parțială?
Spre deosebire de anestezia generală (anestezia generală), anestezia parțială sau regională amorțește doar o anumită zonă a corpului.
În această regiune, percepția durerii, senzația și uneori, de asemenea, capacitatea de mișcare sunt oprite cu ajutorul diferitelor proceduri.
Numai anestezia parțială poate fi suficientă pentru intervenții minore. Pentru proceduri mai mari, mai extinse, poate fi combinat cu anestezie generală.
În funcție de procedură, anestezistul (anestezistul) poate utiliza diferite metode de anestezie parțială.
De exemplu, anestezie de infiltrare / anestezie de suprafață („anestezie locală”), blocarea nervilor periferici (anestezie de conducere), proceduri apropiate de măduva spinării (anestezie epidurală / epidurală, anestezie spinală sau proceduri combinate) sau anestezie regională intravenoasă.
Citiți mai multe despre acest lucru sub: Anestezie scurtă

Motivele anesteziei parțiale
Anestezia parțială este utilizată pentru a trata durerea în timpul și după operație sau ca parte a obstetricii.
În special, devine din ce în ce mai importantă în terapia durerii în timpul și după procedură.
Motivele pentru o anestezie parțială sunt, de exemplu. Operațiile care nu trebuie neapărat să fie efectuate sub anestezie generală, refuzul anesteziei generale de către pacient sau un risc ridicat în timpul procedurii pentru pacienții grav bolnavi.
Dacă se efectuează operații care necesită cooperarea pacientului în timpul procedurii, este necesară și anestezia parțială, deoarece conștiința și, eventual, și mobilitatea sunt păstrate. Anestezia locală sau regională este, de asemenea, de preferat pentru pacienții care nu postesc, deoarece aici se păstrează reflexele de protecție (reflex de tuse etc.).
Aceasta înseamnă că riscul ca conținutul stomacului să curgă înapoi și să intre în vânt / în plămâni (aspirația) este mult mai mic. Cu toate acestea, dacă procedura este extinsă, de ex. după un grav accident de circulație cu multiple leziuni, anestezia generală este inevitabilă.
La pacienții alcoolici există unele avantaje ale anesteziei parțiale datorită riscului crescut de complicații și modificării metabolismului. Există, de asemenea, opțiunea combinării anesteziei generale și parțiale.
Chiar și la pacienții vârstnici, anestezia parțială este uneori mai benefică și este asociată cu efecte secundare semnificativ mai puține. Mai multe despre asta pe site-ul nostru: Anestezie la vârstnici
Etapele individuale ale anesteziei și riscurile asociate pot fi găsite în sec: Etapele anesteziei
Unde poți face anestezie parțială peste tot?
Un anestezic parțial poate fi utilizat în multe feluri.
De exemplu, pentru intervenții în ginecologie și obstetrică (adesea anestezie epidurală sau spinală pentru cezariană sau naștere vaginală).
Anestezia parțială este adesea folosită pentru operații la extremități (brațe / picioare). Acest lucru este valabil mai ales în cazul intervențiilor pe articulația umărului sau la implantarea unei noi articulații a genunchiului sau a șoldului. Când se implantează („introducerea”) o nouă articulație a genunchiului sau a șoldului, ca combinație cu anestezia generală.
Tratamentele dentare sunt adesea efectuate cu „anestezie locală”, adică anestezie de infiltrare. Anestezia regională intravenoasă este adecvată de ex. pentru intervenții scurte în zona unui picior sau a unei mâini.
Citiți mai multe despre subiectul din: Anestezie epidurală și anestezie regională
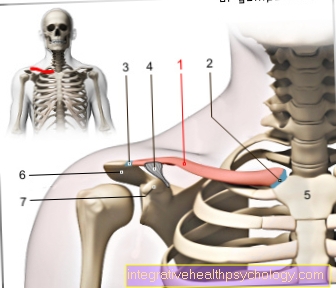
Anestezie parțială pe braț
Sunt utilizate diferite metode în funcție de procedura care trebuie efectuată pe braț.
Opțiunile posibile includ anestezia plexului brațelor („blocajul plexus brachialis”), anestezia regională intravenoasă sau anestezia locală (anestezia locală) a zonei care urmează a fi anesteziată.
Cu anestezia locală, anestezicul local („anestezic local”) este de ex. injectat în zona marginilor plăgii în jurul unei tăieturi sub piele.
În anestezia regională intravenoasă, după ce sângele este smuls din braț și brațul este legat temporar, medicamentul este injectat în venă și brațul este anesteziat.
Cu așa-numita „anestezie a plexului brațului” sau „blocajul plexus brachialis”, plexul nervos esențial pentru furnizarea brațului este amorțit de o injecție în urma anesteziei locale.
Citiți mai multe despre subiect în secțiunea: Anestezie locală și bloc nervos periferic
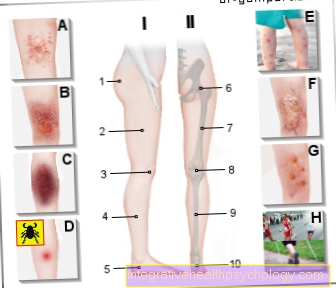
Anestezie parțială pe picior
Există diverse opțiuni de anestezie parțială în zona picioarelor.
Cu anestezie locală, un anestezic local este injectat superficial sub piele. Există, de asemenea, anestezie regională intravenoasă.
În primul rând, sângele este rupt din piciorul corespunzător, astfel încât apare un așa-numit „gol de sânge”.
Piciorul este apoi legat și anestezicul este injectat în vena corespunzătoare.
După procedură, manșeta umplută cu aer este deschisă încet pentru a o lega. Cu un bloc nervos periferic, se injectează anestezic în zona din jurul nervului în cauză. „Nervul sciatic” (nervul sciatic) și nervul femural cu diviziunile lor sunt esențiale pentru furnizarea piciorului.
Citiți mai multe despre subiect în secțiunea: nervul sciatic și nervul femural
Cateter femural
Un anestezic parțial folosind un așa-numit cateter femural este utilizat după cum urmează.
- În primul rând, nervul femural se găsește în zona inghinală folosind ultrasunete.
- Eventual. poziția corectă este verificată și cu un stimulator nervos electric.
- Dacă vârful acului este poziționat corect, mușchiul cvadriceps femoris se răsucește (fața coapsei, mișcarea în zona colțului etc.).
- Apoi se introduce tubul subțire (cateterul de durere), se fixează și se injectează anestezicul local peste el.
- În plus față de procedura reală, anestezicul local poate fi administrat prin intermediul acestui cateter.
- Acest lucru înseamnă că sunt necesare mai puține calmante care funcționează în întregul corp (tablete, seringi intravenoase etc.).
- Cateterul poate fi îndepărtat după câteva zile.
Citiți mai multe despre subiectul de la: Femoralis Cateter
Anestezie spinală
Anestezia spinală / anestezia lombară este una dintre procedurile legate de măduva spinării a anesteziei parțiale sau a anesteziei liniei centrale.
Scopul este de a realiza o blocare / anestezie sigură, rapidă și fiabilă a rădăcinilor nervilor spinali.
Drept urmare, senzația de durere, senzația de atingere, capacitatea de mișcare și efectul sistemului nervos simpatic din zona care trebuie acționată sunt oprite reversibil (reversibil).
Locul puncției este sub a treia vertebră lombară. Aici, scăldat în apă cerebrală / apă nervoasă (lichior), sunt localizate „numai” rădăcinile nervilor spinali.
În zona de deasupra se află însă măduva spinării compactă. Prin urmare, este sigur să se puncție sub a treia vertebră lombară.
După dezinfectarea minuțioasă și anestezia locală, pacientului i se cere să-și îndoaie spatele într-o așa-numită „cocoașă de pisică” (spatele rotunjit).
Acul de perforare este avansat prin meningele dure (dura mater) în așa-numitul spațiu subarahnoidian / lichior. Apoi se administrează anestezicul local. Pe parcursul întregii proceduri, pacientul este monitorizat constant (EKG, măsurarea tensiunii arteriale, măsurarea pulsului, măsurarea saturației de oxigen).
De obicei, există inițial o senzație de căldură imediat după puncția și injectarea anestezicului. În câteva minute urmează lipsa de sensibilitate, libertatea de durere în această zonă și inhibarea mobilității.
Răspândirea anestezicului și durata anesteziei coloanei vertebrale depind direct de poziția pacientului (influența gravitației), de alegerea medicamentului (densitate diferită) și de doză.
În funcție de selecția și controlul acestui tip de anestezie, anestezia parțială se poate răspândi în zona vertebrală toracică, ceea ce înseamnă că sunt posibile multe operații diferite cu aceasta.
Citiți mai multe despre subiect în secțiunea: Anestezie vertebrală
Anestezie parțială pentru cezariană
Două metode de anestezie parțială pot fi utilizate pentru o cezariană (Sectio caesarea).
O anestezie spinală sau epidurală (PDA) (sinonim: anestezie epidurală).
Cu ambele metode, femeia însărcinată rămâne conștientă. Spre deosebire de anestezicul general rar folosit, aceasta îi permite să-și vadă nou-născutul în sala de operație imediat după naștere.
În cazul anesteziei coloanei vertebrale, anestezicul local este injectat direct în camera în care se află apa cerebrală / apa nervoasă.
În cazul anesteziei epidurale sau epidurale, seringa este „împinsă” doar în spațiul epidural / epidural.
Acesta este un spațiu prezent fiziologic în zona coloanei vertebrale și este format din foile interioare și exterioare ale meningelor dure. Dacă este necesar un debut deosebit de rapid al acțiunii, de obicei este preferată anestezia coloanei vertebrale. În cazul anesteziei epidurale sau epidurale, poate fi inserat și fixat așa-numitul cateter de durere. După tratament, se pot administra și tratamente dureroase.
Citiți mai multe despre acest subiect: anestezie epidurală, anestezie epidurală și anestezie în timpul sarcinii
Avantajele anesteziei parțiale
Avantajele sunt, printre altele, faptul că diverse funcții importante / sisteme de organe sunt semnificativ mai puțin stresate în comparație cu anestezia generală. De exemplu, anestezia parțială este adecvată în special pentru pacienții cu boală pulmonară cronică (de exemplu, BPOC).
Beneficiază de a nu utiliza ventilație în timpul operației. Metabolismul organismului și echilibrul acido-bazic trebuie, de asemenea, să compenseze mai puțin. Acesta poate fi un motiv pentru pacienții bolnavi cronici și / sau înmulțiți, de ex. Cu
- Diabetul zaharat („diabet”),
- Insuficiență cardiacă („insuficiență cardiacă”) sau
- Operație sub anestezie generală după un atac de cord.
Conștiința nu este afectată, în afară de nicio sedare (somnul crepuscular) efectuată.
De asemenea, nu este necesară ventilația artificială, inclusiv administrarea de relaxante musculare.
De regulă, nu sunt necesare imediat după procedură doze mari de calmante eficace sistemic (picături, tablete, seringi intravenoase), de ex. anestezia extremității relevante (braț, picior) oferă deja o ușurare bună a durerii.
Procedurile de anestezie parțială funcționează, de obicei, nu numai în timpul operației, ci și în mod semnificativ dincolo. Din această cauză, medicația pentru durere poate fi salvată în perioada postoperatorie. În funcție de pacient și de procedură, pot fi plasate așa-numitele catetere pentru durere (de exemplu PDK = cateter epidural).
Acestea sunt conectate la un sistem de pompare. Timpul de blocare și dozarea sunt setate. Apoi, pacientul poate „reinjecta” medicația pentru durere de mai multe ori pe zi, la apăsarea unui buton.
Efecte secundare și riscuri de anestezie parțială
Acestea sunt proceduri standard foarte sigure, utilizate de rutină.
Cu toate acestea, complicații de sângerare cu formarea unui hematom pot apărea cu toate procedurile.
Sângerarea / hematomul poate comprima structurile înconjurătoare, în special nervii, și poate duce la simptome de eșec.
Reacțiile alergice pot apărea în caz de intoleranță la medicamente. Infecțiile după procedură sunt, de asemenea, posibile.
Cu procedurile în apropierea măduvei spinării, durerea de spate poate apărea și din cauza puncției.
Punctarea meningelor dure în timpul anesteziei coloanei vertebrale poate provoca o scurgere mică și pierderea lichidului cefalorahidian.
Acest lucru duce la presiune negativă și așa-numitele „dureri de cap post-puncție”. Acest lucru poate fi tratat bine cu un tratament țintit.
Poti de asemenea
- Greaţă,
- voma,
- Fluctuații ale tensiunii arteriale și
- Apare aritmii cardiace.
- Retenția urinară (incapacitatea de a goli spontan vezica urinară) este o posibilă complicație, dar poate fi tratată bine.
Cea mai gravă complicație, care apare extrem de rar, este așa-numita anestezie spinală totală. Acest lucru se poate produce dacă anestezicul local este supradozat, dacă anestezicul crește prea mult în lichidul cerebral sau dacă acul de injecție este poziționat accidental în spațiul subarahnoidian în locul spațiului epidural. Cu anestezie spinală totală se ajunge
- Inconştienţă,
- Stop respirator și cardiac.
Datorită prezenței permanente a unui anestezist și a unei echipe profesionale, precum și a numeroaselor opțiuni de monitorizare, ajutorul poate fi oferit rapid chiar și într-o astfel de situație.
Citiți mai multe despre subiectul în secvența: După efectele anesteziei, complicații în anestezie și riscuri de anestezie
Ce medicamente sau resurse sunt utilizate?
Așa-numitele „anestezice locale” (anestezice locale) sunt de obicei utilizate pentru anestezia parțială. Acestea funcționează prin pătrunderea zonei nervului corespunzător după injecție și blocarea așa-numitelor „canale de sodiu controlate în tensiune” acolo, care sunt responsabile pentru transmiterea durerii.
Cu toate acestea, acționează mult mai rău în țesuturile inflamate, din cauza mediului schimbat. Prin urmare, din cauza efectului slăbit și a riscului suplimentar de infecție, nu trebuie făcută injecție în zonele inflamate.
Există diferite preparate care diferă în funcție de durata lor de acțiune și sunt selectate în funcție de durata procedurii. În plus, în funcție de zonă, se poate adăuga adrenalină.
Acest lucru face ca vasele să se contracte și are astfel un efect hemostatic.
Trebuie să fii sobru pentru anestezie parțială?
Deoarece fiecare procedură și fiecare pacient este individual, anestezistul responsabil va determina exact câte ore înainte de operație puteți fuma, mânca și bea ultima dată.
În principiu, anestezia parțială poate fi, de asemenea, utilizată ca unică procedură de anestezie pentru pacienții care nu au post.
Cu toate acestea, cu fiecare procedură există riscul ca complicațiile să necesite anestezie generală. Prin urmare, la fel ca înainte de un anestezic general, pacientul trebuie să fie sobru. Acest lucru evită complicații dacă anestezia generală trebuie efectuată în timpul procedurii.
Care sunt alternativele la anestezia parțială?
Anestezia superficială locală, care nu contează ca anestezie / anestezie parțială, poate fi o alternativă.
Cu toate acestea, numai dacă intervenția o permite, de ex. pentru cusut tăieturi mai mici în zona brațelor / picioarelor.
În plus, pentru examinările endoscopice (colonoscopie, gastroscopie, pulmonoscopie) sau chirurgii plastice mai mici, există posibilitatea așa-numitei analgosedări („somn de amurg”).
Pacientul continuă să respire spontan și este monitorizat prin monitorizare (EKG, măsurarea saturației de oxigen, măsurarea pulsului, măsurarea tensiunii arteriale). Conștiința este umezită oarecum, se efectuează terapia durerii cu ajutorul calmantei intravenoase.
Sedativele sunt, de asemenea, date pentru a proteja pacientul. Pe lângă analgezie, este posibilă atât anestezia generală, cât și o variantă specială a anesteziei generale, așa-numita anestezie intravenoasă totală (TIVA).
În comparație cu „anestezia generală normală”, TIVA nu utilizează anestezice prin inhalare, iar medicația este administrată doar intravenos. Aici sunt folosite doar somniferele (hipnotice) și calmantele (analgezice).
Sunt utilizate anumite substanțe cu un timp de înjumătățire deosebit de scurt. Acest lucru asigură că anestezia poate fi controlată / planificată cu ușurință. Alte avantaje ale acestei metode sunt greața și vărsăturile mai puțin și niciun efect secundar asociat cu substanțele inhalate.

















.jpg)

