Anestezie: ce este?
Conform termenului anestezie laic medical nu poate de multe ori să-și imagineze mare lucru. În subiectul nostru următor, conceptul de anestezie va fi adus puțin mai aproape.
Sinonime într-un sens mai larg
- anestezic general
- anestezie
- anestezie
- Terapia durerii
- Medicină de urgență
- Terapie intensivă
Engleză: anestezie
Definitia termenilor
Specialistul în anestezie este denumit în mod obișnuit anestezistul sau anestezistul desemnat. Acest lucru sugerează că anestezia s-ar concentra asupra acestui lucru anestezie (Anestezie). Cu toate acestea, anestezia, adică anestezia, este doar o parte a anesteziei. De asemenea, include: Medicină de terapie intensivă, terapie pentru durere și Medicină de urgență
educaţie
Pregătirea pentru Specialist în "Anestezie și Medicină pentru Terapie Intensivă" necesită o diplomă medicală finalizată și include cinci ani de pregătire avansată în domeniile anesteziei, medicinii de terapie intensivă, medicamentelor de urgență și terapiei durerii.
În domeniul anesteziei există diverse posibilități de activitate profesională.
În afară de anestezieni, este necesar, pe scurt, un așa-numit asistent anestezic pentru ca fiecare operație să funcționeze fără probleme LA UN. Această profesie poate fi învățată printr-o pregătire adecvată, care durează de obicei trei ani.
Pentru a putea începe un ucenicie, aveți nevoie de cel puțin un certificat de părăsire a școlii gimnaziale. De asemenea, poate fi util să finalizați un stagiu în anestezie înainte de a solicita instruirea ca asistent anestezist. Puteți obține primele impresii despre descrierea postului, puteți schimba idei cu colegii și apoi veți vedea dacă veți găsi acest antrenament potrivit pentru dvs.
Instruirea este bazată pe școală, ceea ce înseamnă că multe unități de instruire teoretică au loc într-o instituție de învățământ. În plus, lecțiile practice într-o unitate clinică sunt, de asemenea, garantate, unde puteți învăța să aplicați cunoștințele pe care le-ați dobândit și sunt supravegheate de asistenți anestezici pregătiți.
În plus față de numeroase examene intermediare, există un examen teoretic și un examen final la sfârșitul instruirii.
Gama de sarcini ale asistenților de anestezie include îngrijirea și asistența pacienților înainte și / sau după intervenția lor chirurgicală. Acestea includeau, printre altele Punând un pulsximetru, Manșeta de tensiune arterială și Electrozi EKGcare furnizează parametrii pacientului care trebuie respectați în timpul unei operații.
În plus, sarcinile lor includ tot ceea ce este necesar pentru operația viitoare anestezie- și Analgezic să selecteze și să se pregătească individual, precum și să asigure completarea lor.
Intubarea este de asemenea ajutată de furnizarea materialului și de înmânare anestezistului. Sterilizarea instrumentelor folosite, cum ar fi o spatulă pentru intubație, este realizată și de anestezieni.
Pe lângă sala de operație obișnuită cu pacientul care se deplasează în și în afara sălii de operație, în sala de recuperare, în sala de sterilizare și într-o practică cu intervenții în ambulatoriu, această muncă poate fi îndeplinită.
Întrucât un sistem de schimb determină orele de lucru în operațiile clinice, este necesar un grad ridicat de flexibilitate din partea stagiarilor, atât în ceea ce privește orele de lucru, cât și în cooperarea cu colegii în schimbare și cerințele chirurgicale.
Istoric de anestezie
În prima carte a lui Moise (2:21) se spune:
„Domnul Dumnezeu a lăsat să doarmă adânc asupra omului și a adormit. Și și-a luat una dintre coaste și a închis locul cu carne ”.
Strict vorbind, prima aplicare a anesteziei este deja descrisă în Biblie. Prima anestezie efectuată de o persoană nu a venit până aproape 2000 de ani mai târziu: De când Humphrey Davy a recunoscut proprietățile care atenuează durerile gazelor râzând în 1800, medicina a încercat să folosească aceste proprietăți în practică. Cu toate acestea, prima demonstrație publică de anestezie folosind oxid de azot în 1845 a eșuat. Horace Wells, stomatolog din Hartford, a vrut să demonstreze efectul anestezic al gazelor râzând, dar pacientul a urlat tare când a încercat să tragă un dinte. William Thomas Green Morton, stomatolog din Charlton, Massachusetts, a efectuat primul anestezic de succes un an mai târziu (16 octombrie 1846). Pacientul suferea de un ulcer pe gât, care ar trebui îndepărtat. Spre deosebire de Wells, Morton a folosit eter pentru anestezie. Sfera de eter special creată de el a fost utilizată pentru a permite pacientului să inhaleze gazul volatil. Această zi a trecut în istoria medicală drept „Ziua Eterului”.
Citește și: Anestezie eterică
În calea sa de succes spre anestezia profesională de astăzi, anestezia a trebuit adesea să se afirme împotriva adversarilor. Multă vreme, sensul durerii nu a fost înțeles și s-a crezut că suprimarea durerii va fi în detrimentul recuperării pacientului. Durerea este doar o parte a vieții.
Majoritatea anestezicelor utilizate astăzi nu au mai mult de 20 de ani - cu excepția oxidului de azot în sine.
Anestezie generala

Sub anestezie generală (= Anestezie generala) se înțelege dezactivarea reversibilă a conștiinței, deci un somn artificial. Această stare de somn poate, de ex. folosit pentru a efectua o operație. Pierderea cunoștinței se datorează fie Medicamentcare sunt injectate direct în fluxul sanguin printr-un cateter venos (așa-numitele. TIVA = anestezie intravenoasă totală) sau printr-o mască peste gură și nas sub formă de gaze (așa-numitele. Anestezie prin inhalare) atins. Adesea ambele forme sunt combinate în practică: Procesul de adormire este determinat de anestezicele prin injecție (de exemplu propofol), în timp ce menținerea somnului este asigurată de gaze (de exemplu, sevofluran, desfluran). O astfel de combinație se numește "Anestezie echilibrată" desemnat.
Starea de inconștiență profundă este însoțită de o eșec a reflexelor - inclusiv reflexul respirator. Prin urmare, pacientul trebuie să fie ventilat artificial în timpul anesteziei generale.
Anestezia generală este întotdeauna susținută de administrarea de analgezice puternice (opioidele) și deseori completate cu medicamente care ameliorează tensiunea din mușchi (Relaxante musculare). Anestezia generală poate fi utilizată în multe proceduri chirurgicale Anestezie regională (de exemplu, anestezie spinală, anestezie epidurală) poate fi adăugată (pentru mai multe detalii mai jos la „Terapia durerii”)
Anestezia generală este de asemenea folosită în medicamentele de terapie intensivă pentru a menține pacientul în comă artificială pentru o perioadă mai lungă de timp (în cazuri severe, chiar și pentru câteva luni).
Anestezia generală are întotdeauna un anumit risc Efecte secundare.
Puteți găsi mai multe informații sub subiectul nostru: anestezic general
Terapia durerii
Terapia durerii ca ramură a anesteziei poate fi împărțită în trei domenii:
- Analgezice preventive care împiedică apariția durerii previzibile anterior (de exemplu în timpul operațiilor)
- Tratamentul pe termen scurt al afecțiunilor dureroase acute, cum ar fi poate apărea în zona plăgii în zilele de după operație
- Terapia condițiilor durerii pe termen lung, cum ar fi cele descrise drept dureri cronice, de ex. apar cu boli tumorale, dureri de spate cronice sau dureri de cap.
O gamă largă de medicamente sunt disponibile pentru tratarea acestei dureri, care diferă prin potența lor și prin forma în care sunt administrate organismului. Calmante de durere orală (Medicamentele care trebuie înghițite) sunt disponibile sub formă de picături și tablete și sunt utilizate atât pentru dureri ușoare (de exemplu paracetamol), cât și pentru afecțiuni severe (de ex. Opioide). Analizele dureroase pot fi introduse direct în fluxul sanguin printr-un cateter venos (așa-numitul iaplicare intravenoasă). Debutul acțiunii este semnificativ mai rapid decât în cazul aportului oral; cu toate acestea, medicamentele disponibile sunt foarte similare cu medicația orală; Și aici, opioidele sunt adesea folosite pentru dureri severe. Cu toate acestea, din moment ce administrarea directă a medicamentului în fluxul sanguin are riscul de supradozaj, această formă de terapie a durerii este rar folosită în mediul de origine.
Dacă se obține eliberarea de durere într-o anumită regiune a corpului, se folosește Procedura de anestezie regională pe. Aici, un tub subțire de plastic este plasat lângă un nerv. Clătirea nervului cu un calmant (aici: anestezic local) oprește senzația de durere în toate regiunile corpului care sunt conectate la creier prin acești nervi. Aceasta se face de ex. Utilizați pe nervi în zona axilă pentru a efectua operațiuni pe braț sau în zona inghinală pentru a putea opera pe picior. În plus, anestezicul local poate fi injectat lângă măduva spinării. Libertatea împotriva durerii se extinde apoi pe întreaga regiune a corpului de sub locul puncției. Procedurile de anestezie regională sunt adesea utilizate într-o operație, deoarece aceasta necesită doze mai mici de analgezice și anestezice care sunt în detrimentul circulației. Tubul de plastic poate fi, de asemenea, conectat la o pompă (așa-numita pompă de durere) pentru a livra continuu anestezic local pe o perioadă mai lungă de timp. În acest fel, libertatea de durere poate fi obținută până la câteva săptămâni - în practică, pompa de durere nu este de obicei folosită mai mult de câteva zile ca parte a terapiei durerii acute. Acest lucru se datorează, printre altele, riscului de infecție la locul injecției.
O altă posibilitate de ameliorare a durerii este administrarea de medicamente prin piele (așa-numitele. TTS = sistemul terapeutic transdermic). Un plasture lipit de piele eliberează continuu calmante (opioide) prin piele către corp.
Citiți mai multe despre acest subiect
- Terapia durerii
- Cateter femural
Notă: petele de durere
Regiunea în care are loc tencuiala (adesea în zona spatelui) nu trebuie să corespundă locației durerii.
Această procedură poate fi folosită și în terapia durerii pe termen lung.
Toate formele de terapie a durerii prezentate aici pot fi, de asemenea, combinate între ele.
Medicină de urgență

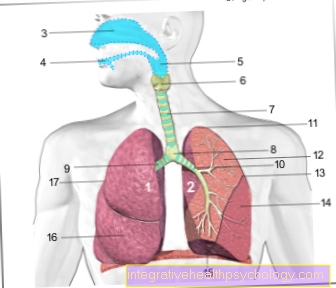
Medicina de urgență este un domeniu al anesteziei, dar este necesară adesea o abordare interdisciplinară cu participarea specialiștilor din diverse domenii medicale. Adesea, interniștii sau chirurgii completează instruirea ulterioară în „medicina de urgență”. Medicamentul de urgență se extinde în zona din afara instalațiilor medicale (Medicament de salvare) precum și îngrijirea de urgență în cadrul unui spital. Sarcina medicamentului de urgență este restabilirea și menținerea funcțiilor vitale amenințate acut. Funcțiile vitale includ toate sistemele de organe care sunt importante pentru supraviețuire: inimă, circulatia sangelui, plămân, creier. Pentru a restabili funcția cardiacă adecvată și o circulație a sângelui intactă, sunt disponibile medicamente de urgență care întăresc puterea inimii și o fac să bată ritmic. Utilizarea supratensiunilor de putere (așa-numitele defibrilare) își propune să facă ritmul ritmului inimii. Pentru cu unul Stop cardiac Înlocuirea bătăilor inimii poate fi o Compresiile toracice efectuate, deseori combinate cu ventilația artificială a pacientului, deoarece sistemul cardiovascular și funcția pulmonară sunt strâns legate.
Pierderea de sânge este adesea responsabilă de restricțiile funcționale în zona circulației sângelui în medicamentul de urgență. Scopul terapiei este de a opri rapid sursa de sângerare și, dacă este necesar, de a compensa pierderea de sânge prin lichide sau donații de sânge. Limitări funcționale iminente ale creierului, de ex. datorită acumulării crescute de apă în cap după un accident, terapia poate fi administrată și prin administrarea de medicamente.
Terapie intensivă
Medicamentul de terapie intensivă este de obicei utilizat intr-un spital realizat într-o unitate de terapie intensivă. În timpul șederii într-o unitate de terapie intensivă, ar trebui condiții de amenințare a vieții diagnosticat și tratat. În majoritatea spitalelor, aceste secții extrem de specializate sunt, de asemenea, împărțite în discipline de specialitate (de exemplu, secții neurointensive pentru boli neurologice, Unități cardio-intensive pentru pericol de viață acut Boli ale inimii).
Unitățile de terapie intensivă au o specialitate echipamente complexe și a raport ridicat de personal calificat la pacienți. Personalul medical care lucrează aici a finalizat deseori o pregătire de specialitate corespunzătoare, iar angajații personalului medical au, de asemenea, mai ales pregătire de specialitate. Un aspect esențial al medicamentelor de terapie intensivă este unul singur monitorizare continuă detaliată a tuturor funcțiilor vitaleca bătăile inimii, Ritm cardiac, Circulația sângelui, conținutul de oxigen în sânge, Conștientizare, etc. Alte pietre de temelie ale medicamentului de terapie intensivă sunt cele artificiale comă, respiratie artificiala a pacientului care utilizează ventilatoare, Terapia durerii și întreținerea și stabilizarea tuturor funcțiilor vitale.