Colită pseudomembranoasă
definiție
Colita pseudomembranoasa este o inflamatie grava a mucoasei colonului. Aceasta este cauzată de bacterie Clostridium difficile cauzată și apare de obicei în legătură cu o antibioterapie anterioară.
Dacă este lăsată netratată, colita pseudomembranoasă poate fi fatală. Principalul simptom al acestei afecțiuni este diareea apoasă masivă, care poate conține sânge.

Epidemiologie / frecvență
Nu sunt cunoscute cifre exacte privind rata de contaminare cu Clostridium difficile (colită pseudomembranoasă). Se estimează că aproximativ 3% din adulți și aproximativ 50% dintre sugari poartă Clostridium difficile în intestinele lor.
Cu toate acestea, nu au existat semne de simptome clinice. Cu toate acestea, faptul este că bacteria se găsește în majoritatea spitalelor. Riscul pentru pacientul de a intra în contact cu acest agent patogen este corespunzător ridicat. Pacienții cu șederi lungi în spital, terapie cu antibiotice largi sau pacienți cu multimorbid sunt în special în pericol.
În același timp, ele sunt, de asemenea, mult mai expuse riscului de a dezvolta colită pseudomembranoasă.
Cauza colita pseudomembranoasa
Bacteria Clostridium difficile a colitei pseudomembranoase este o bacterie anaerobă gram-pozitivă și nu un locuitor natural al mucoasei intestinale umane. Cu toate acestea, bacteria este foarte răspândită în spitale și este transmisă cu ușurință pacienților de acolo prin obiecte sau personal.
Ceea ce activează bacteria adormită în intestin nu este încă suficient de cunoscut.
Antibioticele sunt văzute ca unul dintre cei mai importanți declanșatori. Explicația pentru aceasta este protecția naturală a florei intestinale, care este perturbată de terapia cu antibiotice.
Astfel, bacteria Clostridium difficile are posibilitatea să se înmulțească și să atace intestinele. Aceasta duce la colita asociată antibioticelor, care este mult mai ușor de tratat decât colita pseudomembranoasă.
(Citiți mai multe despre acest subiect: Dureri abdominale cauzate de antibiotice)
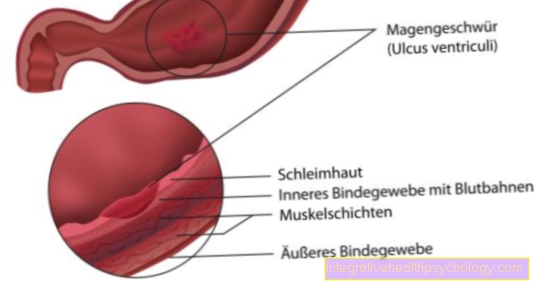
Dacă bacteria este activată în intestin, se poate multiplica foarte repede și poate forma două toxine diferite. Toxina A este o citotoxină care crește semnificativ excreția de electroliți și, prin urmare, este responsabilă pentru diareea apoasă. Toxina B este o otravă care dăunează celulelor care atacă peretele intestinal și duce la inflamații masive acolo. În plus, părți ale peretelui intestinal sunt îngroșate, deoarece fibrina și exudatul formează împreună o membrană pe mucoase. Acest lucru se întâmplă în contextul inflamației și explică numele colitei pseudomembranoase.
Simptomele colitei pseudomembranoase
Simptomele colitei pseudomembranoase variază de la diaree ușoară, care se limitează după un timp, la o senzație severă de boală cu diaree și apă febrilă masivă.
În plus, cei afectați se plâng de dureri abdominale severe și crampe abdominale. Cu toate acestea, simptomele nu sunt direct legate de gravitatea bolii. Prin urmare, tabloul clinic nu trebuie utilizat exclusiv pentru a evalua severitatea.
Datorită afectării intestinului, poate duce la o perforație perforare) care au peritonită (Peritonită) poate rezulta. Dacă boala este atât de avansată, este fatală dacă este lăsată netratată.
Poate fi posibilă colita pseudomembranoasă fără diaree?
Colita pseudomembranoasă fără diaree este foarte rară. Diareea este de fapt principalul simptom al bolii. Fără prezența diareei, diagnosticul este mult mai dificil. În cazuri rare, colita pseudomembranoasă se poate manifesta numai prin dureri abdominale.
Colita pseudomembranoasă este contagioasă?
Colita pseudomembranoasa nu este contagioasa. Este cauzată de anumite bacterii din intestin, dar acestea joacă doar un rol la pacienții a căror flora intestinală (ansamblul microorganismelor care colonizează intestinul) a fost semnificativ slăbită prin administrarea de antibiotice. Prin urmare, infecția nu este posibilă.
Durată
Durata colitei pseudomembranoase depinde în mare măsură de gravitatea bolii și de terapie. În cel mai rău caz, boala poate duce la deces la pacienții care sunt grav bolnavi și nu primesc nicio terapie. Dacă tratamentul se realizează prin întreruperea antibioticului și a terapiei medicamentoase cu un alt antibiotic, simptomele (diaree, durere abdominală) se reduc de obicei relativ repede, în funcție de gravitatea bolii.
diagnostic
Acoperirile pseudomembranoase pot fi văzute endoscopic în rect sub formă de depozite galbene (colită pseudomembranoasă). Clinica și anamneza joacă, de asemenea, un rol important. Întrebarea unei antibiotice anterioare este o indicație deosebit de importantă a diagnosticului.
Simptomele colitei pseudomembranoase pot fi totuși stabilite imediat cu antibioterapie sau până la 4 săptămâni după terapie.
Ar trebui să fie urgent între unul Colită pseudomembranoasă „reală” și unul Colită asociată antibioticelor diferențiată pentru a putea alege terapia potrivită. Dovada infestării cu Clostridium difficile este Detectarea toxinelor în scaun și o cultură a scaunelor.
Examen histologic
Pentru diagnosticarea multor boli este necesară o examinare histologică, adică histologică. Nu este cazul colitei pseudomembranoase. Diagnosticul se face aici prin informații clinice (diaree, aport de antibiotice) și, eventual, prin măsuri imagistice (ecografie abdominală, tomografie computerizată, imagistică prin rezonanță magnetică) și, mai ales, printr-o colonoscopie. De asemenea, este posibilă detectarea bacteriei cauzatoare din scaun.
terapie
Dacă colita pseudomembranoasă este legată de terapia cu antibiotice, aceasta trebuie întreruptă imediat. În unele cazuri, acest lucru este suficient.
Flora intestinală naturală se poate dezvolta din nou după întreruperea terapiei și limitează răspândirea Clostridium difficile. În cazuri severe, fluidele și electroliții sunt de obicei esențiali. Acest lucru trebuie adesea efectuat parenteral prin venă, deoarece pacienții nu pot absorbi lichid din cauza diareei masive. Dacă este posibil, trebuie evitată medicamentul pentru diaree. Măsurile igienice sunt deosebit de importante pentru a menține riscul de infecție cât mai mic posibil.
Deoarece bacteria formează spori, dezinfectanții obișnuiți sunt ineficienți. Din acest motiv, pacienții afectați ar trebui să fie izolați. Personalul care alăptează nu ar trebui să facă fără spălarea atentă a mâinilor, deoarece dezinfectanții de mâini nu pot ataca sporii. Dacă terapia menționată mai sus pentru colita pseudomembranoasă este insuficientă, tratamentul cu metronidazol sau vancomicină se efectuează timp de 7 zile.
Un tratament antibiotic suficient este important, timp de cel puțin 3 zile după ce diareea a scăzut. În acest fel, recurențele sau rezistența pot fi evitate. În 20% din cazuri există o recidivă după încheierea terapiei. Motivul pentru aceasta este că doar antibioticii sunt uciși de agenți patogeni activi. Dar nu sporii, adică somnul, bacteriile inactive.Acestea pot deveni active după antibioterapie și pot găsi condiții excelente de creștere în intestinul încă afectat.
O astfel de recidivă poate fi tratată relativ ușor cu metronidazol sau vancomicină. Pentru a evita recidivele, se folosesc preparate de drojdie după încheierea terapiei. Acestea ajută intestinul să se regenereze mai repede și să-l restabilească la starea normală.
Transplant de scaune
Un transplant de scaun este transferul scaunului sau a bacteriilor conținute în scaun de la un donator sănătos în intestinul pacientului. Transplantul de scaun urmărește obiectivul de a fi ireparabil reface flora intestinală deteriorată a pacientului și astfel să creăm sau cel puțin să promovăm un fiziologic, adică un microbiom sănătos.
Transplanturile de tabure sunt până în prezent neaprobată oficial ca formă de terapie, dar considerați ca o „încercare individuală de vindecare”, dacă este indicat în consecință. Singura utilizare comună este însă colita pseudomembranoasă.
Efectuarea unui transplant de scaun începe cu Pregătirea scaunului de la un donator sănătos. În acest scop, scaunul donator este diluat cu o soluție salină fiziologică și apoi filtrat, prin care este curățat de componente inutile, cum ar fi fibra indigestibilă și bacteriile moarte.
Suspensia produsă în acest fel este apoi în majoritatea cazurilor printr-un mijloc anterior Endoscopie (Reflectare) plasat sondă în Duoden a pacientului.
O altă posibilitate este introducerea bacteriilor în Intestinul gros prin intermediul Colonoscopia (Colonoscopia).
profilaxie
Cel mai important lucru de protejat împotriva colitei pseudomembranoase este o flora intestinală sănătoasă. Aceasta oferă protecție naturală împotriva bacteriilor care atacă. Pentru aceasta se pot folosi preparate probiotice. Acestea susțin o flora intestinală sănătoasă, chiar și în condiții dificile. Studiile au arătat că a aport regulat de iaurt îmbunătățește flora intestinală și astfel previne apariția colitei pseudomembranoase.
prognoză
Prognoza colitei pseudomembranoase depinde puternic de gravitatea bolii și de bolile anterioare ale pacientului. Întrucât, în majoritatea cazurilor, pacienții bolnavi sau multimorbi sunt deja afectați, rata mortalității este mai mare la aceste grupuri de pacienți.
Mai ales pacienții care sunt dependenți de terapia cu antibiotice pot primi mari probleme din cauza colitei pseudomembranoase. Motivul pentru aceasta este faptul că cea mai importantă și uneori unică măsură este stoparea terapiei cu antibiotice.
Cu toate acestea, acest lucru nu este posibil la unii pacienți din cauza bolii reale. Există o rată mare de mortalitate la acest grup de pacienți. Cu toate acestea, dacă este posibil să opriți antibioterapia fără probleme, atunci poate Clostridium difficile poate fi tratat relativ ușor. Cu toate acestea, riscul mare de infecție este un risc major în spitale și ar trebui luat în considerare la contactarea pacienților.
Poate alimentația adecvată să prevină colita pseudomembranoasă?
Colita pseudomembranoasă este cauzată de antibiotice. Dieta nu joacă niciun rol în dezvoltarea bolii. În prezența colitei pseudomembranoase, întreruperea antibioticului declanșator și a terapiei medicamentoase cu un alt antibiotic sunt deosebit de importante. Tipul dietei nu joacă un rol important în tratamentul bolii. În cazuri foarte severe, nutriția parenterală poate fi necesară din când în când. Aceasta înseamnă că pacientul nu mănâncă nimic în sine, dar nutrienții îi sunt furnizați prin perfuzii prin venă. Acest lucru se întâmplă în timpul tratamentului spitalicesc.