Limfocite - Ce ar trebui să știți!
definiție
Limfocitele sunt un subgrup extrem de specializat de leucocite, celulele albe din sânge care aparțin sistemului imunitar, propriul sistem de apărare al organismului. Numele lor este derivat din sistemul limfatic, deoarece acesta este locul în care acestea sunt deosebit de comune.
Sarcina lor principală este în primul rând de a apăra organismul împotriva agenților patogeni precum virusurile sau bacteriile. În acest scop, anumite celule se specializează într-un singur agent patogen, motiv pentru care se vorbește despre sistemul imunitar specific sau adaptativ.
Dar ajută și la eliminarea celulelor mutante ale corpului, așa-numitele celule tumorale, care pot duce la cancer. Se face distincția între limfocitele B și T, precum și celulele ucigașe naturale, fiecare cu funcții diferite.

Funcția limfocitelor
Dacă un agent patogen intră în corp, acesta este mai întâi absorbit și descompus de celulele de apărare nespecifice, cum ar fi macrofagele („celule gigant care mănâncă”). La rândul lor, macrofagele prezintă fragmente ale agentului patogen, așa-numitele antigene, pe suprafața lor și astfel activează celulele T helper, care servesc ca mediatori între diferitele celule imune specifice, limfocitele. Limfocitele se asigură că sistemul imunitar este foarte adaptabil și poate reacționa într-un mod fin reglementat la diferite amenințări.
Următoarea reacție este împărțită în răspunsul imun umoral și celular:
Răspunsul imun umoral (= fluidele corpului) se bazează pe anticorpi, o anumită formă de proteine, care sunt produse și eliberate de plasmocite. Este conceput în principal pentru agenții patogeni care se pot înmulți singuri, de exemplu bacterii, dar și alte organisme unicelulare. Anticorpii pot, de exemplu, să se lipească de suprafața bacteriilor și să le aglomereze datorită formei lor speciale (aglutinare). La rândul său, acest lucru face mai ușor pentru celulele imune nespecifice să găsească agentul patogen și să-l elimine. Anticorpii pot îndeplini, de asemenea, o serie de alte funcții (a se vedea limfocitele B).
Răspunsul imun celular se concentrează în principal pe viruși, dar și pe anumite bacterii, care nu pot trăi singure și, prin urmare, trebuie să atace celulele corpului. Dacă o celulă este atacată, poate prezenta fragmente de parazit pe receptori speciali de pe suprafața sa. Celulele T ucigatoare distrug celulele infectate și previn astfel răspândirea în continuare a agentului patogen.
Citiți mai multe despre acest subiect: sistem imunitar la fel de Limfocite T
Anatomia și dezvoltarea limfocitelor
Limfocitele au dimensiuni foarte variabile la 6-12 µm și sunt deosebit de vizibile din cauza nucleului mare și întunecat care umple aproape întreaga celulă. Restul celulei poate fi văzut ca o margine citoplasmatică subțire în care există doar câteva mitocondrii pentru producerea de energie și ribozomi pentru producerea proteinelor.
Se presupune că formele mai mari ale limfocitelor, care au și un nucleu celular mai ușor (= euchromatic), au fost activate prin atac bacterian sau viral. Limfocitele inactive mai mici, care sunt, de asemenea, numite naive, sunt mult mai frecvente la persoanele sănătoase și au aproximativ aceeași dimensiune ca celulele roșii din sânge (eritrocite).
Citiți mai multe despre: Eritrocite
Limfocitele apar prin etapa intermediară a limfoblastelor din celulele stem hematopoietice (hematopoieză = formarea sângelui), dintre care majoritatea sunt localizate în măduva osoasă la adulți. Aici celulele precursoare (progenitori) ale limfocitelor diferă de cele ale celorlalte celule (mieloide) prin faptul că unele dintre ele continuă să se maturizeze în timus (numite și pâine dulce). Acestea sunt numite ulterior limfocite T („T” pentru timus). Maturizarea în timus urmărește sortarea tuturor acelor celule T care reacționează la structurile proprii ale corpului sau care sunt restrânse în funcția lor (selecție pozitivă și negativă).
Pentru mai multe informații, consultați: Limfocite T
Limfocitele B și celulele NK (celule ucigașe naturale), pe de altă parte, își completează maturarea la fel ca celelalte celule sanguine din măduva osoasă („B” pentru „măduva osoasă” sau istoric Bursa fabricii, un organ al păsărilor). După ce limfocitele B au părăsit măduva osoasă ca celule mature, naive (= nespecializate), acestea intră în organe precum splina, amigdalele sau ganglionii limfatici, unde pot intra în contact cu antigenele (structuri străine). În acest scop, celula transportă anumiți anticorpi pe suprafața sa, care servesc drept receptori ai celulelor B. Așa-numitele celule dendritice, un alt tip de celulă imună care nu aparține limfocitelor, prezintă fragmente de antigen limfocitelor B naive și le activează cu ajutorul celulelor T helper. Dacă o celulă B a fost activată, aceasta se împarte de mai multe ori și se transformă într-o celulă plasmatică (selecție clonală).
Diferitele tipuri de limfocite arată foarte asemănător, dar pot fi diferențiate între ele folosind metode speciale de marcare și colorare (imunohistochimie) la microscop.
Limfocite B
Când este activată, majoritatea celulelor B mature se dezvoltă în celule plasmatice, sarcina cărora este de a forma anticorpi împotriva substanțelor străine. Anticorpii sunt proteine în formă de Y care se pot lega de structuri foarte specifice, așa-numitele antigene. Acestea sunt în principal proteine, dar adesea și zaharuri (carbohidrați) sau lipide (molecule grase). Anticorpii mai sunt numiți imunoglobuline și sunt împărțiți în 5 clase în funcție de structură și funcție (IgG, IgM, IgD, IgA și IgE).
Anticorpii ajută acum în diferite moduri de combatere a infecției: De exemplu, otrăvurile precum toxina tetanosă pot fi neutralizate sau întregul agent patogen poate fi marcat. Un agent patogen astfel marcat poate fi acum absorbit și digerat de anumite celule imune, macrofage și neutrofile. Cu toate acestea, agentul patogen poate fi, de asemenea, distrus și dizolvat de celulele ucigașe naturale, precum și de macrofage și granulocite de substanțe care sunt otrăvitoare pentru agentul patogen. Unii anticorpi pot, de asemenea, să aglomereze celulele țintă pentru a le face mai ușor de detectat și pentru a le face mai receptive.
O altă modalitate este prin activarea sistemului complementului, care este alcătuit din mai multe proteine nespecifice care dizolvă celulele marcate într-un fel de reacție în lanț. Cu toate acestea, aceste proteine sunt prezente permanent în concentrații comparabile în sânge și fac parte din sistemul imunitar înnăscut. În plus, mastocitele sunt activate de anticorpi, care eliberează substanțe inflamatorii precum histamina, care cresc fluxul de sânge către țesutul afectat și astfel facilitează accesul altor celule imune la focul inflamației.
De asemenea poti fi interesat de: histamină
Un alt subgrup de limfocite B se dezvoltă în celule cu memorie B atunci când sunt activate, care pot supraviețui câțiva ani. Dacă corpul este expus din nou la același agent patogen în acest timp, aceste celule se pot dezvolta în celule plasmatice mult mai rapid pentru a opri răspândirea infecției mai eficient. Acest lucru creează o protecție împotriva vaccinării care durează mult timp și poate dura ani de zile.
Pentru informații detaliate, consultați și: Ce sunt limfocitele B?
Limfocite T
Există două grupuri principale de limfocite T, celule T helper și celule T killer, precum și celule T reglatoare și, la rândul lor, celule T cu memorie de lungă durată.
Celulele T helper întăresc efectul celorlalte celule imune prin legarea de antigeni care sunt prezentați asupra altor celule imune și apoi eliberează citokine, un fel de atractiv și activator pentru alte celule imune. În funcție de tipul de celule de apărare necesare, există și alte subgrupuri specializate. Acestea joacă un rol special în activarea celulelor plasmatice și a celulelor T ucigașe.
Celulele T ucigașe sunt, de asemenea, numite limfocite T citotoxice, deoarece, spre deosebire de majoritatea celulelor imune, își distrug propriile celule în locul celor străine corpului. Acest lucru este întotdeauna necesar atunci când o celulă corporală este atacată de un virus sau de un alt parazit celular sau când o celulă este schimbată în așa fel încât să poată deveni o celulă canceroasă. Celula ucigașă T se poate atașa de anumite fragmente de antigen pe care celula infectată le transportă pe suprafața sa și le poate ucide prin diferite mecanisme. Un exemplu deosebit de cunoscut este introducerea unei proteine din pori, perforina, în membrana celulară. Acest lucru face ca apa să curgă în celula țintă, provocând explozia acesteia. De asemenea, puteți induce celula infectată să se autodistrugă într-un mod controlat.
Celulele T de reglementare au o funcție inhibitoare asupra celorlalte celule imune și, astfel, se asigură că reacția imună nu continuă să se acumuleze și să poată dispărea rapid din nou. Ei joacă, de asemenea, un rol major în sarcină, deoarece asigură faptul că celulele fătului, care în cele din urmă sunt și străine, nu sunt atacate.
La fel ca celulele de memorie B, celulele de memorie T sunt păstrate mult timp și asigură, de asemenea, un răspuns imun mai rapid dacă agentul patogen reapare.
Celule ucigașe naturale
Celulele ucigașe naturale sau celulele NK joacă un rol similar cu celulele ucigașe T, dar spre deosebire de celelalte limfocite, ele nu aparțin sistemului adaptiv, ci sistemului imunitar înnăscut. Asta înseamnă că sunt permanent funcționale, fără a fi nevoie să fie activate în prealabil. Cu toate acestea, este dificil să le reglementăm răspunsul. Cu toate acestea, ele aparțin limfocitelor, deoarece provin din aceleași celule progenitoare.
Citiți mai multe despre acest subiect.
- sistem imunitar
- Cum puteți întări sistemul imunitar?
Valorile normale ale limfocitelor
Concentrația limfocitelor fluctuează pe parcursul zilei și depinde de momentul zilei, stres, efort fizic și alți factori. Se vorbește despre o creștere patologică numai dacă limfocitele sunt peste valorile limită.
Pentru a determina numărul de limfocite, aveți nevoie de un număr diferit de sânge, care face parte din numărul mare de sânge. Proporția de limfocite în numărul total de leucocite (leucocite = celule albe din sânge) ar trebui să fie între 25 și 40%, ceea ce corespunde unei concentrații de 1.500-5.000 / µl. Dacă valoarea este mai mare decât aceasta, se vorbește despre limfocitoză, dacă este sub ea, se numește limfocitopenie (numită și limfopenie). La copiii mici, concentrația leucocitelor poate fi semnificativ mai mare, iar proporția limfocitelor poate fi de până la 50 %.
Citiți mai multe despre: Hemoleucograma
Care poate fi cauza dacă limfocitele sunt crescute?
Infecțiile ca o cauză a creșterii limfocitelor
În majoritatea cazurilor, un număr crescut de limfocite (= limfocitoză) indică o infecție virală, deoarece limfocitele sunt potrivite în special pentru combaterea acestora. Practic, cu toate infecțiile cu virus, este de așteptat cel puțin o concentrație ușor crescută de limfocite.
În plus, anumite infecții bacteriene precum pertussis (tuse convulsivă, tuse bățoasă), tuberculoză (consum), sifilis, tifos (febră enterică, febră parentală) sau bruceloză (febra mediteraneană, febra malteză) declanșează o creștere caracteristică a limfocitelor. Numărul de limfocite rămâne crescut chiar și cu cursuri cronice, adică de lungă durată.Alți paraziți, cum ar fi Toxoplasma gondii, pot duce, de asemenea, la o creștere pe termen scurt a limfocitelor.
Citiți mai multe despre: Boli infecțioase
Boală autoimună
Cu toate acestea, există și boli inflamatorii fără infecție care duc la un număr crescut de limfocite, cum ar fi B. bolile intestinale Morbus Crohn și colita ulcerativă, precum și bolile autoimune precum Morbus Graves, în care limfocitele formează anticorpi împotriva celulelor tiroidiene, prin care aceștia sunt excitați excesiv, care la rândul lor perturbă echilibrul hormonal. Sarcoidoza (boala Boeck), un tip special de inflamație care afectează în mod deosebit deseori plămânii, poate duce și la creșterea numărului de limfocite.
Mai multe informații găsiți aici: Sarcoid
Boala tiroidiană
Cu toate acestea, un echilibru perturbat al hormonilor tiroidieni, ca în cazul unei tiroide hiperactive (hipertiroidie) sau a bolii Addison (insuficiență suprarenală primară), poate duce, de asemenea, la un număr crescut de limfocite.
De asemenea poti fi interesat de: boala Addison
Creșterea leucocitelor din cauza bolilor tumorale
Limfocitoza deosebit de severă se poate dezvolta în anumite tumori maligne, adică celule tumorale maligne:
În leucemia limfocitară cronică (LLA), celulele precursoare ale limfocitelor s-au dezvoltat în celule canceroase din cauza mutațiilor. Este cea mai frecventă formă de leucemie din lumea occidentală. Deoarece apare în mod frecvent în jurul vârstei de 50 de ani, este denumită și „leucemie de vârstă”.
Leucemia limfoblastică acută apare și din celulele precursoare ale limfocitelor, dar este de obicei însoțită de degenerarea rapidă a măduvei osoase, care poate duce la anemie, deoarece celelalte celule sanguine nu se pot dezvolta în mod corespunzător. Ca urmare, în unele cazuri nu se poate determina nicio modificare sau chiar o scădere a leucocitelor totale. Numărul crescut anormal de limfocite poate fi observat numai în hemograma diferențială.
Deoarece limfocitele mutante sunt de obicei nefuncționale în ambele boli, se poate presupune o performanță redusă a sistemului imunitar în ciuda numărului crescut.
Mai mult, alte tumori maligne (maligne) care afectează alte celule ale sistemului limfatic pot declanșa limfocitoza, de exemplu limfomul Hodgkin (boala Hodgkin, limfogranulomatoza, limfogranulom), dar și anumite limfoame non-Hodgkin.
Citește și: Limfom Hodgkin la fel de leucemie
Care poate fi cauza dacă limfocitele sunt scăzute?
Limfocitopenia apare adesea ca urmare a terapiei și nu este considerată patologică în acest context: acest lucru este deosebit de frecvent atunci când se tratează cu corticoizi, în special cortizonă și când se administrează globulină antilimfocitară. Ambele sunt utilizate în mod special pentru a suprima reacțiile inflamatorii. Alte forme de terapie care pot provoca deficiența limfocitelor sunt radiațiile și chimioterapia, ambele fiind utilizate pentru terapia cancerului, dar pot afecta și celulele corpului care se divid rapid, precum precursorii celulelor sanguine. În plus, acest fenomen a fost observat la administrarea medicamentului ganciclovir, care este utilizat în principal pentru tratarea citomegalovirusului (CMV, herpesvirusul uman 5, HH5). În timpul tratamentului cu lumină UV cu undă lungă (UVA), substanța naturală psoralen este adesea co-administrată datorită efectului său fotosensibilizant, care poate avea, de asemenea, un efect reducător asupra numărului de leucocite.
Un alt motiv posibil pentru limfocitopenie este malnutriția cu conținut scăzut de proteine sau stresul persistent, care poate crește permanent nivelul de cortizol (vezi terapia cu cortizon). În plus, există și imagini clinice cu o cauză organică, cum ar fi boala Cushing, care stimulează medularul suprarenalian să producă cortizol crescut din cauza unei defecțiuni a glandei pituitare (adenohipofiză). Anumite boli autoimune, cum ar fi artrita reumatoidă, lupusul eritematos sistemic (lichen de fluture) și enteropatia exudativă (gastro) (sindromul Gordon) pot duce, de asemenea, la limfopenie.
În uremie, din cauza unei defecțiuni a rinichilor, se acumulează în sânge substanțe care, la persoanele sănătoase, sunt evacuate prin urină. În plus față de o serie de alte simptome, acest lucru duce și la scăderea funcției leucocitelor.
Deoarece o infecție cu virusul HI (virusul imunodeficienței umane, declanșează SIDA) afectează și distruge în special celulele T helper, este de așteptat și o scădere accentuată a numărului de limfocite.
Există, de asemenea, cauze congenitale care afectează în mare parte dezvoltarea limfocitelor (limfocitopoieză) și sunt declanșate de mutații ale genelor pentru anumite enzime. Acestea includ deficitul de adenozină deaminază și deficitul de purină nucleozid fosforilază, precum și sindromul Wiskott-Aldrich, care afectează în principal trombocitele (trombocite din sânge) datorită formării afectate a citoscheletului, limfocitopenia și imunodeficiența se dezvoltă de obicei numai în anii următori. de viață.
În plus, anumite limfoame Hodgkin (boala Hodgkin, limfogranulomatoză, limfogranulom) și limfoame individuale non-Hodgkin, adică cancerul întregului sistem limfatic, pot afecta dezvoltarea limfocitelor și, prin urmare, le pot reduce numărul.
Citește și: Myastenia gravis sau HIV
Cum se schimbă limfocitele cu o răceală?
Termenii de zi cu zi de răceală și infecție asemănătoare gripei reprezintă o serie de boli ușoare diferite ale tractului respirator, care sunt cauzate în principal de viruși, dar ocazional și de bacterii.
Este tipic pentru infecțiile bacteriene creșterea numărului total de leucocite (= leucocitoză), care afectează de obicei limfocitele. În infecțiile virale, numărul total de leucocite tinde să fie mai mic (= leucopenie), ceea ce se datorează adesea faptului că sistemul imunitar nu poate ține pasul cu producerea celulelor de apărare, dar anumite virusuri pot inhiba și sistemul imunitar în mod direct. Cu toate acestea, este caracteristic faptul că numărul de limfocite rămâne stabil sau chiar crește, deoarece acestea sunt deosebit de potrivite pentru combaterea infecțiilor virale și, prin urmare, se dezvoltă preferențial din celulele stem comune.
Cum se modifică limfocitele la HIV?
Virusul HI (virusul imunodeficienței umane) atacă celulele care au o proteină specifică de suprafață, CD4 (grup de diferențiere). Acestea sunt în primul rând celulele T helper, care sunt distruse de replicarea virusului, ceea ce reduce drastic numărul de limfocite (limfopenie). Pierderea celulelor T ajutătoare funcționale depășește cantitatea de celule infectate, astfel încât mecanismele de inhibare indirectă trebuie să joace și ele un rol, care de exemplu afectează maturarea limfocitelor. Macrofagele (celule de fobie uriașe) sunt, de asemenea, atacate, deși acestea nu se numără printre limfocite și doar o proporție relativ mică moare.
În prima fază, în jur de 1-4 săptămâni după infecție (infecție primară), pacienții prezintă adesea simptome similare cu răcelile timp de aproximativ o săptămână. Cu toate acestea, numărul leucocitelor crește de obicei aici, în timp ce numărul limfocitelor scade. Aceasta este adesea urmată de o perioadă fără simptome în care numărul limfocitelor scade doar foarte lent, rămâne stabil sau chiar se normalizează. Această afecțiune poate dura câțiva ani și deseori trece neobservată până când, dacă nu este tratată, se dezvoltă în cele din urmă în SIDA.
Mai multe informații despre HIV pot fi găsite Aici.
Durata de viață a limfocitelor
Durata de viață a limfocitelor poate fi foarte diferită datorită diferitelor sarcini: Limfocitele care nu intră niciodată în contact cu antigene (structuri ale corpului străin) mor după câteva zile, în timp ce limfocitele activate, de exemplu celulele plasmatice, pot supraviețui timp de aproximativ 4 săptămâni. Celulele de memorie supraviețuiesc cel mai mult timp, deoarece pot supraviețui câțiva ani și astfel contribuie la memoria imunologică.
Conform descoperirilor mai recente, există și celule plasmatice cu durată lungă de viață care încă produc anticorpi adecvați chiar și după ce infecția a dispărut și asigură astfel un titru stabil al anticorpilor (= nivelul de diluare).
Imunitatea pe tot parcursul vieții se obține de obicei numai cu vaccinurile vii, prin care este de așteptat ca o porțiune extrem de mică, inofensivă, a vaccinului să rămână în organism.
Ce este testul de transformare a limfocitelor?
Testul de transformare a limfocitelor (LTT) este o metodă de detectare a limfocitelor T speciale, fiecare dintre acestea specializându-se într-un anumit antigen (fragment de corp străin). Recent a fost utilizat în principal în diagnosticul funcției imune, dar și în alergologie pentru detectarea alergiilor la anumite medicamente sau metale, care se manifestă numai după o întârziere. În prezent este recomandat în primul rând ca supliment la testul patch-urilor. Acest test este un test de provocare pentru a verifica alergiile la contact. În plus, valoarea informativă ca test de detectare pentru anumiți agenți patogeni, cum ar fi boala Lyme, este în prezent discutată controversat.
În prima etapă a testului de transformare a limfocitelor, limfocitele sunt separate de celelalte celule sanguine prin mai multe procese de spălare și centrifugare (un proces care descompune componentele sanguine în funcție de masa lor). Celulele, împreună cu antigenul testat, sunt apoi lăsate la dispoziția lor pentru câteva zile în condiții optime de creștere. O probă martor rămâne fără antigen.16 ore înainte de evaluare, se adaugă timină marcată radioactiv, o componentă a ADN-ului. După scurgerea timpului, se măsoară radioactivitatea culturii limfocitelor și se calculează un așa-numit indice de stimulare. Aceasta oferă informații despre dacă și cât de sensibile sunt limfocitele T la antigen.
Testul folosește faptul că celulele T activate, care apar din ce în ce mai mult din celulele T cu memorie sensibilizată, se convertesc sau se transformă ca răspuns la antigenul corespunzător. Drept urmare, aceștia împărtășesc, motiv pentru care trebuie să construiască ADN și, prin urmare, încorporează din ce în ce mai mult timina radioactivă.
Tastarea limfocitelor
Tipul limfocitelor, cunoscut și sub numele de stare imună sau imunofenotipare, este un proces care examinează formarea diferitelor proteine de suprafață, de obicei așa-numiții markeri CD (Cluster of Differentiation). Deoarece aceste proteine diferă în diferitele tipuri de limfocite, se poate crea un așa-numit model de expresie a proteinelor de suprafață prin utilizarea anticorpilor produși artificial, codificați în culori. Din aceasta, se pot trage concluzii despre distribuția diferitelor tipuri, dar și despre gradul de diferențiere a celulelor. Prin urmare, această metodă este deosebit de potrivită pentru clasificarea leucemiei, dar este de asemenea utilizată, de exemplu, pentru a monitoriza infecțiile cu HIV.
De asemenea poti fi interesat de: Leucemie sau infecție cu HIV.
Limfocite în urină
Numărul crescut de limfocite din urină se numește limfociturie, care apare în mod frecvent în infecțiile virale, limfoame și reacții de respingere după transplantul de rinichi fără o creștere a celorlalte celule imune.
În majoritatea cazurilor, însă, doar numărul tuturor leucocitelor este luat în considerare în contextul stării urinei, prin care s-ar putea gândi doar la o cauză patologică dintr-o concentrație mai mare de 10 / µl. O astfel de leucociturie apare adesea în legătură cu o infecție a tractului urinar, dar poate avea și alte cauze, cum ar fi inflamația prostatei, o boală reumatică sau sarcina. Se vorbește apoi de leucociturie sterilă, deoarece nu s-au găsit bacterii în afară de numărul crescut de leucocite.
Limfocitele din LCR
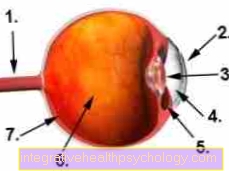
Lichidul cefalorahidian, adică lichidul în care înoată creierul nostru, este relativ sărac în celule, dintre care, totuși, limfocitele T reprezintă majoritatea. O concentrație de 3 / µl este normală aici. În plus, există și monocite izolate, precursorii macrofagelor („fobie uriașă”). Prezența altor celule sanguine este deja considerată patologică.
Dacă bariera sânge-lichior, care controlează substanțele care sunt lăsate să treacă din sânge în lichior, rămâne intactă, numai aceste două tipuri de celule cresc în consecință. Acesta este cazul, de exemplu, cu meningita (meningita), borrelioza sau sifilisul, dar și cu bolile fără infecții, cum ar fi scleroza multiplă sau tumorile cerebrale speciale, precum și cu anumite leziuni cerebrale.