Diabetul zaharat
Sinonime într-un sens mai larg
Zahar, diabet zaharat, diabet adult, tip I, tip II, diabet gestational
Traducere literala: „curge de miere“
Engleză: Diabet
Definiția diabetului mellitus
Diabetul zaharat, numit în mod popular doar diabet (Diabet) este o boală metabolică cronică care poate fi urmărită la un deficit absolut sau relativ de insulină.

Semnul distinctiv al acestei boli este permanent Niveluri excesive de zahăr din sânge (hiperglicemie) și zahăr în urină. Cauza este efectul inadecvat al hormonului insulină la Celule hepatice, celule musculare și Celule grase a corpului uman.
Diabetul zaharat boala este una dintre cele mai importante boli din Medicina interna.
Diabetul zaharat este împărțit în diabetul de tip 1 și cel de tip 2.
Diabetul zaharat tip 1

Celulele beta ale pancreasului sunt distruse în diabetul zaharat de tip 1 și, prin urmare, sunt nefuncționale, adică. nu mai produc insulină.
Moartea celulelor, de obicei numărul de celule este redus la mai puțin de 10% din stocul de celule real, este cauzată de o boală autoimună și duce la un deficit absolut de insulină.
Diabetul zaharat de tip 1 poate apărea la orice vârstă, dar mai ales la copii și adolescenți și constituie 5-7% din numărul total de diabetici.
În 90% din cazuri, pacienții au anumite caracteristici genetice care dau motive să creadă că există o predispoziție ereditară la diabet.
În 75% din cazuri, în sângele pacientului pot fi detectate trei autoanticorpi cu celule de insulă diferite (IAA, GADA, IA-A). Acești anticorpi, care sunt produși de organismul însuși, dar sunt direcționați împotriva structurilor proprii ale organismului (boala autoimună), sugerează boala zahărului / diabetul. Dacă doi sau toți trei anticorpi cu celule insulare sunt deja prezenți la vârsta de doi ani, copilul trebuie să se îmbolnăvească înainte de vârsta de 10 ani.
În sensul cel mai larg, aceasta este și o boală reumatică cum ar fi artrita reumatoida
Vârsta la care apare predominant diabetul zaharat tip 1 variază între 15 și 24 de ani. De obicei, pacienții au o greutate normală și nu au o situație metabolică stabilă.
Debutul bolii, din cauza deficienței absolute de insulină, apare rapid, când peste 80% din celulele insulei au fost distruse.
Prima manifestare a bolii apare adesea în situații stresante.
Dacă un părinte al unui copil are diabet zaharat de tip 1, există un risc de 2,5 - 5% ca copilul să aibă și diabet. Dacă, pe de altă parte, ambii părinți sunt afectați de boală, riscul ca copiii să ajungă la fel este de 20%.
Terapia diabetului cu insulină este absolut necesară în diabetul de tip 1, deoarece producția proprie a organismului eșuează și hormonul este înlocuit, adică. trebuie furnizate din exterior.
Mai multe despre diabetul zaharat tip 1
Diabetul zaharat de tip 2

Pacienții cu diabet zaharat de tip 2, cunoscut și sub numele de diabet pentru adulți, au o relativă lipsă de insulină.
Există două motive pentru o tulburare a metabolismului zahărului: eliberarea (secreția) de insulină a pancreasului este perturbată sau efectul pe care insulina îl are asupra organelor este redus. Aceasta se numește rezistență la insulină, care se bazează pe defecte ale receptorului (receptor = receptor superficial caracteristic celulei prin care informația, de exemplu printr-un hormon, ajunge în interiorul celulei) sau o transmitere a semnalului perturbat în celulă.
Majoritatea bolilor diabetului zaharat tip 2 se dezvoltă datorită sindromului metabolic (numită și boală de afluență):
Mulți pacienți cu diabet au adesea următorii 4 factori de risc:
- Greutate excesivă cu majoritatea grăsimilor corporale de pe stomac
- niveluri crescute de grăsimi și colesterol din sânge (hiperlipidemie / hipercolesterolemie)
- Hipertensiune arterială (hipertensiune arterială)
- Tulburare de toleranță la glucoză (diabet)
Malnutriția cu obezitate și lipsa exercițiilor fizice sunt factori decisivi în dezvoltarea diabetului zaharat de tip 2. Supraalimentarea determină un nivel ridicat de insulină în sânge, deoarece insulina este necesară pentru a transporta glucoza în celule, unde se utilizează zahăr și se generează energie. Citiți și Diabet și dietă.
Aceste niveluri ridicate fac ca celulele să devină mai puțin sensibile la insulină și receptorii de insulină de pe celule să scadă în număr. Ca urmare, efectul insulinei este slăbit. Dacă aportul alimentar ridicat persistă pe o perioadă mai lungă de timp, este necesară o cantitate din ce în ce mai mare de insulină pentru a utiliza carbohidrații alimentari datorită celulelor mai puțin sensibile.
Există o deficiență relativă de insulină, adică. cantitatea de insulină disponibilă nu este suficientă pentru a acoperi consumul de zahăr și a scădea nivelul zahărului din sânge. În această fază a bolii, încă se pot utiliza „tablete de zahăr” (agenți antidiabetici orali).
După atâția ani de expunere la celulele producătoare de insulină, producția de insulină poate fi epuizată și, în final, datorită unei deficiențe absolute de insulină, poate apărea diabet dependent de insulină, adică. insulina trebuie furnizată din exterior. Doar medicamentele antidiabetice orale nu mai sunt suficient de eficiente în această fază a bolii.
Cercul vicios al nevoii crescute de insulină poate fi rupt prin activitatea sportivă și o schimbare a dietei, deoarece în aceste condiții nivelul insulinei scade și astfel sensibilitatea la insulină a celulelor crește din nou.
Pacienții cu diabet zaharat tip 2 sunt adesea supraponderali și în mare parte mai mari de 40 de ani. Debutul bolii, care apare lent și insidios, este adesea observat doar după un timp, de obicei atunci când nivelurile ridicate de zahăr din sânge și urină se găsesc într-o examinare de rutină sau efecte pe termen lung ale diabetului (Diabet) apar și duc la diagnostic (de exemplu, polineuropatie, nefropatie diabetică / retinopatie etc.).
Există componente genetice cauzale și în această formă de diabet. Riscul de a dezvolta diabet zaharat tip 2 este de până la 50% pentru copiii care au un părinte care este bolnav.
Terapia cu insulină nu este absolut necesară, dar trebuie începută atunci când rezervele de insulină sunt epuizate și o modificare a alimentației singure și tratamentul cu medicamente antidiabetice orale nu mai sunt eficiente.
Mai multe despre diabetul zaharat tip 2
Alte forme de diabet
- Diabetul zaharat la începutul maturității Tinerilor (MODY)
În această formă de diabet, există defecte genetice în celula de insulă. Eliberarea insulinei este restricționată. Spre deosebire de diabeticii de tip 1, când MODY nu se detectează autoanticorpi în sângele pacientului. Există 6 subgrupuri diferite de tipul de diabet, care sunt caracterizate prin gena defectă.
Acest tip de boală este prezent la aproximativ 1% dintre diabetici.
- pancreatită cronică
Inflamația cronică a pancreasului (pancreatita) poate provoca diabet.
Mai multe despre acest subiect puteți găsi: Inflamarea pancreasului
- Dezechilibre hormonale
Tulburări ale echilibrului hormonal sub formă de ex. unu Glucagonul producând tumoră (glucagonoma) sau hiperfuncție a glanda tiroida (Hipertiroidismul) se poate datora diabetului)
- Boli virale
Bolile virale sunt legate de dezvoltarea diabetului, de ex. A Infecția cu rubeola a sugarului din sarcină sau direct după Naștere.
- Diabet gestațional
Diabetul gestațional este prezent atunci când există un nivel crescut al glicemiei pentru prima dată în timpul sarcinii. Această formă de diabet apare la 0,5-3% dintre gravide și este cea mai frecventă tulburare metabolică din Sarcina. După naștere La copil, diabetul mamei regresează de obicei, dar există un risc ridicat de apariție ulterioară a bolii diabetice de tip 2.
Este posibil ca diabetul matern să determine copilul să crească (macrosomia) sau să apară deformări, iar rata mortalității infantile să crească.
Când un tratament cu diete singură nu este suficient, femeile însărcinate pot utiliza un terapie cu insulină intensificată sau o pompă de insulină sunt furnizate. Este posibil ca medicamentele anti-diabetice orale să nu fie administrate din cauza efectelor teratogene. Prin urmare, diabeticii cu diabet zaharat de tip 2 trebuie comutați la insulină în timpul sarcinii.
Fiecare femeie efectuează un test de screening de glucoză de 50 de grame ca parte a controlului preventiv în timpul sarcinii, astfel încât diabetul gestațional să poată fi detectat din timp și să poată fi evitate complicațiile pentru copil și mamă.
Cauzele și dezvoltarea diabetului zaharat
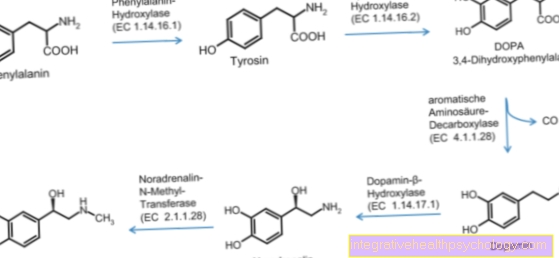
Hormonul decisiv în reglarea nivelului de zahăr din sânge este insulina. O mare parte din asta ingerată prin alimente hidrati de carbon contine glucoza (zahăr). Acest zahăr este un furnizor important de energie pentru organismul uman și este transferat în sânge prin tractul gastrointestinal după ce a fost absorbit. De aici, sub acțiunea insulinei, intră în celule:
Pancreas (Pancreas) eliberează insulina în fluxul sanguin după o masă bogată în carbohidrați pentru a permite utilizarea zahărului. Hormonul face pereții celulari permeabili la zahăr, astfel încât celulele sunt furnizate în mod corespunzător cu nutrienți și nivelul de zahăr în picături de sânge. Astfel, insulina este un factor important de control pentru mobilizarea și depozitarea glucozei (zahăr).
Insulina este folosită și pentru metabolismul grăsimilor și proteinelor hormon anabolic un sens pentru că provoacă construirea lui Țesut adiposadică de stocare a energiei pentru organism, precum și formarea de proteină si Substanța de stocare a zahărului glicogen în ficat si in Tesut muscular.
Se numesc celulele din pancreas care produc insulină Celule beta, celule de insulă sau Langerhans'sche Insulele după descoperitorul său, Paul Langerhans.
Simptome / cum recunosc diabetul?
Primele semne ale diabetului sunt urinarea frecventă și setea severă și pot duce adesea la pierderi în greutate inexplicabile și oboseală persistentă și oboseală. La copii și copii, de obicei, diabetul de tip 1 apare și se manifestă, printre altele, prin urinarea frecventă și setea foarte puternică, precum și oboseala și oboseala. Diabetul se poate dezvolta în timpul sarcinii, dar acest lucru nu se manifestă prin semnele tipice.
Citiți mai multe despre acest subiect: Cum recunosc diabetul?
Citiți mai multe despre acest subiect: Diabetul zaharat la copii
Frecvență (epidemiologie)
Diabetul zaharat Apariția în populație
7-8% din populația adultă germană au diabet zaharat, din care 95% dintre acești oameni la un moment dat Diabetul de tip 2 sunt bolnavi.
curs
Pentru diabetul zaharat este esențial să fie garantat un control atent al glicemiei pe viață, deoarece acesta este singurul mod de a preveni deteriorarea pe termen lung.
Boala este deosebit de stresantă pentru vasele de sânge, motiv pentru care un atac de cord (infarct miocardic), boală coronariană (boală coronariană (CHD), angină pectorală) sau un accident vascular cerebral (apoplexie) poate apărea din cauza vasoconstricției sau ocluziilor vasculare la nivelul brațelor și arterelor picioarelor (PAD) poate duce la limitarea mobilității pacientului.
Tulburările la nivelul rinichiului (nefropatie diabetică) sau fluxul de sânge către retina ochiului (retinopatia diabetică) sunt consecințele posibile ale diabetului. Deteriorarea legată de diabet la nivelul nervilor îndepărtați ai corpului duce la tabloul clinic al polineuropatiei diabetice.
Ați putea fi, de asemenea, interesat de acest articol: Edem macular
Pentru a evita sau întârzia deteriorarea potențială a organelor, sunt efectuate diferite măsuri de diagnostic pentru a monitoriza progresul diabetului. Aceasta include verificări periodice ale glicemiei de către medicul de familie și autocontrol independent de către pacient.
Un instrument de diagnostic foarte fiabil și extensiv este determinarea HbA1c. Valoarea HbA1c indică procentul de hemoglobină glicozilată din hemoglobina totală (pigment roșu din sânge). Valoarea normală pentru persoanele sănătoase este de 4 - 6,2%, pentru terapia diabetului se urmărește o valoare sub 7%, în mod optim este sub 6,5%.
Pigmentul roșu glicosilat este produs când glucoza, care nu poate fi transportată în celule din cauza lipsei de insulină, se atașează de globulele roșii. Măsura acestei acumulări reflectă controlul glicemiei în ultimele 6-8 săptămâni. În acest sens, valoarea HbA1c poate fi denumită și memoria zahărului.
Testul pentru microalbuminurie (explicația a se vedea „Complicații”) este efectuat o dată pe an pentru fiecare diabetic. Aici, urina este examinată pentru cea mai mică cantitate de proteine dintr-un examen de urină, deoarece acest lucru indică deteriorarea rinichilor de către diabet în stadiu precoce și tratabil.
Vizitele periodice la medicul de familie (medic de familie sau medic pentru medicină internă = internist) și controale oftalmologice (oftalmologie) pentru a evalua evoluția bolii sunt recomandate pacienților cu diabet, având în vedere posibilele consecințe pe termen lung (de exemplu, orbire, atac de cord).
profilaxie
Sunt fără măsuri preventive pentru a evita diabetul de tip 1.
Cu toate acestea, diabetul de tip 2 poate fi prevenit dacă cel mai mare factor de risc este acela obezitatea, este eliminat precoce. Pentru a face acest lucru sunt sănătoși și echilibrați nutriție la fel de regulat activitatea sportivă necesar. Este important ca aceste măsuri să fie realizate permanent și să nu devină o compulsie.
Exercitiile fizice sunt benefice pentru prevenirea diabetului, deoarece mai putina insulina este eliberata in timpul exercitiilor fizice. Celulele au nevoie de mai puțină insulină pentru a prelua glucoza (zahărul), astfel încât riscul de rezistență la insulină și eliberarea în exces a insulinei ca în cazul tipului 2 este scăzut.
prognoză
prognoză pentru diabetic, amploarea afectării vasculare este determinată în mod decisiv. Aproape 80% din cauzele decesului la persoanele cu diabet pot fi urmărite de boli vasculare.
Pentru a menține riscul de leziuni vasculare diabetice cât mai mic posibil, diabeticul trebuie să urmărească constant și permanent un nivel ridicat de zahăr din sânge. Iată autocontrolurile glicemiei, precum și terapie medicală cu medicamente antidiabetice orale sau aspecte importante ale insulinei.
Dintre Diabetic de tip 1 adesea suferă daune la vasele mici după o lungă perioadă de boală. Aceste modificări ale vaselor rinichilor sunt deosebit de critice: principala cauză de deces la acești pacienți sunt leziuni cronice la rinichi.
La Diabetic de tip 2 pe de altă parte, cursul bolii este influențat decisiv de deteriorarea vaselor mari ale corpului. Atac de cord (infarct miocardic) sau accident vascular cerebral (Apoplexie) sunt cauze comune de deces.
Prognosticul diabeticilor de tip 2 poate, de atunci Supraponderal (obezitatea) o cauză comună a bolii este îmbunătățită semnificativ (în mod semnificativ) prin reducerea în greutate în timp util, cu dieta adecvată și activitatea fizică.