Blocarea ganglionului stelat
definiție
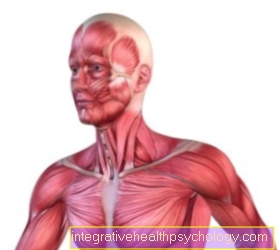
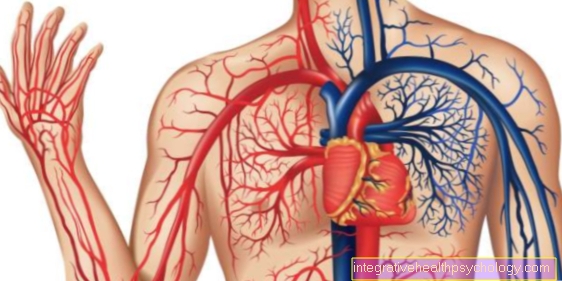
Ganglionul stelat este un plex de nervi în zona gâtului inferior. Acesta furnizează părți ale organelor capului, pieptului și pieptului cu fibre nervoase simpatice. În cazul blocării unui ganglion stelat, aceste fibre nervoase sunt oprite în mod specific prin infiltrarea anestezicului local. După un timp scurt de expunere, vasodilatația (vasodilatație), secreția redusă de transpirație și sindromul Horner constau din: constricția pupilei (mioza), Căderea pleoapei superioare (ptoză) și retragerea ochiului în priza ochiului (Enophthalmos).

Indicații pentru blocarea ganglionului stelat
Aceasta este una dintre indicațiile pentru blocarea ganglionului stelat sindrom regional de durere complex (CRPS): după leziuni în zona brațului, aderențele în zona plexului nervos pot duce la regregarea nervului simpatic. Înmulțind nervii, simptomele pot fi reduse.
Un bloc nervos este, de asemenea, o opțiune în nevralgia trigeminală și nevralgia post-zoster. Durerea uneori severă poate fi atenuată în acest fel.Blocajul stelatum poate fi luat în considerare, de asemenea, dacă sindromul Raynaud este prezent. Aici se folosește efectul vasodilatant.
preparare
Pe lângă o anamneză detaliată și explicația pacientului, coagularea sângelui este verificată cu ajutorul unui test de sânge. Dacă pacientul ia medicamente subțiri de sânge, trebuie să se dea sfaturi despre o posibilă pauză.
Înainte de procedură, trebuie să se scrie un ECG pentru a identifica aritmii cardiace posibile care pot fi contraindicații. Nu trebuie luate măsuri speciale în ziua punerii în aplicare. După blocaj, pacientul nu are voie să conducă 24 de ore și nu trebuie să opereze mașini grele.
procedură
Blocajul ganglionului stelat este inițial efectuat în poziție supină cu pacientul treaz. Pe parcursul întregii proceduri, parametrii vitali (tensiunea arterială, pulsul, saturația de oxigen) sunt măsurați continuu pentru a contracara imediat orice posibil declin circulator. Ganglionul este anesteziat doar pe o parte pentru a evita paralizia cordonului vocal bilateral care pune în pericol viața.
Anestezistul simte mai întâi artera carotidă (Artera carotidă externă). După dezinfectarea cu atenție a zonei inferioare a gâtului, artera carotidă este mișcată ușor spre exterior. Puncția se efectuează vertical între arteră și trahee, în timp ce canula este avansată spre procesul transvers al celei de-a 6-a vertebre cervicale. Acul este avansat fie orb, iar medicul curant trebuie să fie capabil să simtă și să identifice bine structurile din jur.
La pacienții cu o acoperire mai mare de țesuturi moi, puncția poate fi verificată și cu ajutorul unei ecografii. Dacă acul este așezat corect, după aspirație, se injectează 5-10 ml de anestezic local (bupivacaină, mepivacaină). După îndepărtarea acului, pacientul este așezat imediat pentru a provoca scurgerea anestezicului local. Anestezicul local este acum distribuit în țesutul gâtului inferior și amorțește întreaga rețea nervoasă.
Dacă fibrele nervoase simpatice sunt blocate cu succes, pielea din zona afectată este caldă, uscată și bine alimentată cu sânge. Starea circulatorie și neurologică a pacientului este apoi monitorizată îndeaproape. Pentru a obține efectul dorit, o serie de 5-10 blocuri se efectuează, de regulă, la intervale de 1-3 zile. Terapia trebuie efectuată într-o perioadă nedureroasă.
Durata unui blocaj al ganglionului stelat
Anestezistii cu experienta au nevoie doar de cateva minute pentru puncție și injectare. Odată cu pregătirea și monitorizarea ulterioară, un blocaj durează aproximativ 1 oră. Dacă o serie de blocuri se realizează cu până la 10 ședințe la un interval de 1-3 zile, terapia se poate prelungi peste o lună.
Care sunt riscurile?
Un posibil risc este injectarea anestezicului local în artera vertebrală (Artera vertebrala) care trece prin spatele proceselor transversale. Dacă anestezicul local este injectat intravascular (în vas), se declanșează imediat o convulsie. Prin urmare, procedura trebuie efectuată cu pregătire pentru intubație. Răspândirea anestezicului local în țesut poate duce la paralizie recurentă, adică deteriorarea nervului recurent (Nervul laringian recurent). Consecințele sunt căldura, tusea și chiar și respirația. Dacă recurența este anesteziată pe ambele părți, corzile vocale sunt complet închise și respirația nu mai este posibilă în acest caz.
Prin urmare, un bloc Stellatum se realizează numai pe o parte. În plus, plexul nervos al brațului poate fi amorțit pentru o perioadă scurtă de timp. Persoanele afectate pot deplasa temporar brațul / mâna cu dificultate (vă rugăm să consultați: Paralizie a plexului brahial). Dacă un pacient ia diluantii sângelui sau are o tulburare de sângerare, pot apărea vânătăi în zona canalului de puncție. Consecințele sunt umflarea, durerea sau simptomele paraliziei datorate îngustării nervilor vecini.
Introducerea acului poate răni vârful plămânilor și poate provoca un pneumotorax. Plămânul afectat se micșorează și îngreunează respirația. Dacă există deja un pneumotorax pe partea opusă sau dacă respirația a eșuat, nu trebuie efectuată o blocare stelată! În cazuri extrem de rare, vântul (iritarea tusei) sau esofagul sunt rănite.
Ce rezultate pot fi așteptate?
În primul rând, trebuie testată eficiența blocului nervos. În acest scop, trebuie efectuate cel puțin două puncții diagnostice. Dacă după 4 zile există o reducere semnificativă a durerii, se poate începe seria de blocaje terapeutice. După al 5-lea bloc, se face o pauză pentru a verifica succesul terapiei.
Pentru a putea arăta succesul terapiei, poate fi util să păstrați un jurnal al durerii. Dacă durerea apare din nou, seria poate fi continuată. Blocurile nervoase au un efect placebo ridicat. Este întotdeauna necesar să punem la îndoială critică succesul terapiei. Ratele de succes variază semnificativ între 30-90% în funcție de simptome.
Pentru a avea succes pe termen lung, nu trebuie evitate exerciții de fizioterapie și relaxare suplimentare.