Sindromul Guillain Barré (GBS)
Sinonime într-un sens mai larg
- Poliradiculoneurită acută idiopatică
- polinevrite
- Sindromul Landry-Guillain-Barré-Strohl
- Polyradiculitis
- poliradiculo- neuropatie idiopatică
- Sindromul Kussmaul-Landry
- GBS
Engleză: sindromul Guillain-Barré, poliradiculoneuropatie demielinizantă acută inflamatorie (AIDP)
definiție
Sindromul Guillain-Barré este o afecțiune neurologică care se bazează pe demielinizarea fibrelor nervoase.
Există două vârfuri de incidență în jurul vârstei de 25 și 60 de ani. Bărbații sunt afectați mai frecvent decât femeile.
Frecvența sindromului Guillain-Barré este de 1-2 / 100.000 / an.
istorie
Forma progresivă rapidă a bolii cu cea mai severă paralizie într-o zi sau două picioare, sărac, Gât și Mușchii respiratori a fost deja descrisă în 1859 de Jean-Baptiste-Octave Landry de Thézillat (1826 - 1865).
A scris un raport despre zece pacienți cu paralizie ascendentă acută. Din acest motiv, când cursurile severe ale sindromului Guillain-Barré se dezvoltă deosebit de rapid, Paraliză Landry vorbit.
Ernst von Leyden (1832-1910), încă din 1880, a diferențiat între „neuritidele multiple acute și subacute” ca boli inflamatorii primare ale proceselor nervoase și boli primare ale măduvei spinării, în special a poliomielită (Poliomielită).
Sindromul Guillain Barre ar trebui de fapt Sindromul Guillain-Barré-Strohl fi numit. În 1916, Georges Guillain, Jean Alexandre Barré și André Strohl au fost primii care au descris tipicul pentru sindromul Guillain-Barré creșterea nivelului de proteine cu număr normal de celule (disociere citoalbuminală) im Apa nervoasă (Lichidul) unui pacient care suferă de radiculoneurită acută (inflamația rădăcinilor nervilor).
Colectarea apei nervoase (puncția lichiorului) pentru așa-numitele Diagnosticare CSF a fost inventat în 1891 de internistul german Heinrich Irenaeus Quincke.
Primul raport mai mare al modificărilor anatomo-patologice în sindromul Guillain-Barré / GBS a fost publicat de W. Haymaker și J.W. Kernohan a pus împreună.
În disputa cu privire la cauză, s-a vorbit de timpuriu despre termenul „origine infecțioasă” sau „reumatică”. Alfred Bannwarth (1903-1970) și Heinrich Pette (1887-1964) au vorbit în favoarea unei cauze alergice-hiperergice la începutul anilor 40. Deci, bănuiai deja una esențială Implicarea sistemului imunitar.
În 1956, canadianul Miller Fisher a descris o altă formă a bolii. El a raportat cursul bolii la trei pacienți, cei acute Paraliza mușchilor oculari, o tulburare a mișcărilor țintei (ataxie) și lipsa de reflexe musculare la nivelul brațelor și picioarelor.
Un pacient a avut, de asemenea, paralizie Muschii faciali. Recuperarea a fost spontană la toți cei trei pacienți.
Doi ani mai târziu, J. H. Austin a descris unul forma cronică boala cunoscută acum sub denumirea de polinevrită demielinizantă inflamatorie cronică (CIDP).
rezumat
Sindromul Guillain-Barré (GBS) este o afecțiune neurologică care se datorează demielinizării Fibrele nervoase este bazat. Aici pierd Celula nervoasa stratul lor izolator, comparabil cu un cablu de alimentare, prin care celula nervoasă își pierde funcția de transmitere a informațiilor.
Cauza nu este pe deplin înțeleasă. Sunt discutate o reacție autoimună și reacții neuroalergice la infecțiile anterioare.
În principiu, sindromul Guillain-Barré poate apărea la orice vârstă, dar mai ales în jurul vârstei de 25 și 60 de ani.
De obicei boala începe 2-4 săptămâni după o infecție a tractului respirator superior sau a tractului gastro-intestinal.
Primele simptome sunt Dureri de spate, Senzație de amorțeală și senzații anormale în zona picioare. Aceasta este urmată de o slăbiciune motorie în mare parte simetrică a picioarelor, Dureri musculare, Dificultăți de mers și de picioare.
Paralizia care se ridică de jos poate duce la paralizie respiratorie și stop cardiac, astfel încât ventilația și a pacemaker poate deveni necesar.
Diagnosticul se face printr-un interogatoriu intens, o examinare fizico-neurologică și o puncție a apei nervoase (Diagnosticare CSF) a pozat.
Terapia este simptomatică sub supraveghere medicală intensivă. Predomină gradienți favorabili.
Pacienții mai în vârstă și pacienții cu perioade lungi de ventilație (mai lungi de o lună) au un prognostic mai slab. Până la 4% dintre pacienți suferă o recidivă după luni întregi și se îmbolnăvesc din nou.
cauza de bază
Cauza sindromului Guillain-Barré nu a fost stabilită definitiv. O reacție autoimună pare să aibă loc, adică propriul sistem imunitar atacă țesutul organismului.
În sindromul Guillain-Barré (GBS), examenul microscopic al probelor de țesuturi relevă inflamația și infiltrarea cu anumite celule imune (inclusiv macrofage) în teci medulari ai nervilor.
.jpg)
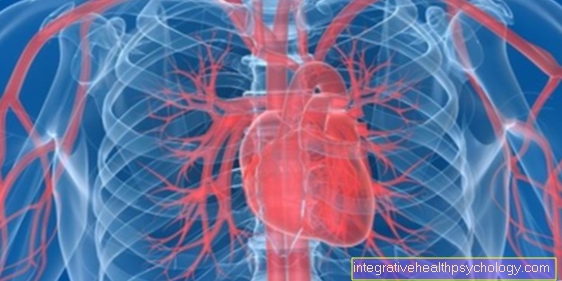
Ilustrație a unei celule nervoase
- dendritele
- Corpul celulei
- Axon cu teacă medulară, care sunt atacate în GBS
- Nucleul celular
Mai multe informații despre structura unei celule nervoase sub subiectul nostru: celula nervoasă
Aceasta duce la o dezintegrare a tecii medulare de la rădăcinile anterioare și posterioare ale Măduva spinării (Poliradiculita) și nervii periferici asociați (polineurită), care sunt responsabili pentru mușchi și sensibilitate.
Puteți găsi informații suplimentare sub subiectul nostru: Măduva spinării
O altă explicație posibilă pentru sindromul Guillain-Barré (GBS) este o reacție neuroalergică la viralele anterioare (de ex. Virusul Epstein-Barr, Virus varicella zoster) sau infecții bacteriene (de exemplu, Campylobacter jejuni, micoplasma, leptospira, rickettsial).
Simptome
Adesea, începe la 2-4 săptămâni după o infecție a căilor respiratorii superioare sau a tractului gastro-intestinal
- dureri de spate necaracteristice
- mai presus de toate parestezie îndepărtată din centrul corpului (parestezie distală)
- Amorteala picioarelor
- apoi slăbiciune simetrică motorie a picioarelor (mersul este dificil sau imposibil)
- Durere musculară (mialgie)
- Durere emanată de rădăcinile nervoase și afectarea coordonării atunci când stai în picioare și mers din cauza lipsei de sensibilitate profundă (ataxie).
Paralizia crește de jos în sus până la paraplegia ridicată (tetraplegia), în care nici brațele și nici picioarele nu pot fi mișcate. Dacă este implicată diafragma, respirația va eșua și pacientul trebuie ventilat.
Paralizia respiratorie apare la aproximativ 20% dintre pacienți. Nervii cranieni (neurită craniană) pot fi de asemenea implicați și pot duce la tulburări de înghițire și paralizie facială (paralizie facială). Paralizia facială are ca rezultat dificultăți de vorbire și mestecare, precum și scăderea fluxului lacrimal și scăderea secreției de salivă. Tulburările de mișcare a ochilor sunt, de asemenea, rare.
Citiți mai multe despre acest subiect la: Paralizie facială
Sistemul nervos involuntar (autonom, vegetativ) este de asemenea afectat. Simptomele vegetative sunt tulburările de secreție de transpirație, aritmii cardiace, tensiunea arterială și fluctuațiile de temperatură, tulburări ale mișcării pupilei (sistemul pupilomotor), nivelurile excesiv de mari ale glicemiei (hiperglicemie) și tulburări de golire a vezicii urinare și a intestinului.
Vârful bolii este la 90% dintre pacienți în 3-4 săptămâni.
diagnostic
Istoric (anamneză): În special, infecțiile anterioare, nespecifice ale tractului respirator sau ale tractului gastro-intestinal joacă un rol aici.
Investigații din Sistem nervos : se observă insuficiențe musculare (paralizie, pareză), lipsa reflexelor (areflexie) și tulburări senzoriale.
Colectarea și examinarea apei nervoase (Puncție CSF pentru diagnosticare CSF): apă nervoasă limpede, număr celular normal până la ușor crescut, zahăr normal, proteine crescute la> 100mg / dl cu semne ale unei tulburări de barieră (este tipică așa-numita disociere citoalbuminală).
Viteza de conducere nervoasă (NLG) este parțial încetinită până la punctul de blocare a conducției.
Musculare (EMG), cu care activitatea mușchiului poate fi înregistrată, arată o alimentare inadecvată sau lipsă a mușchilor cu semnale nervoase (semne de denervare).
Cu ajutorul îndepărtării țesuturilor dintr-un nerv (biopsie nervoasă), demielinizarea nervilor poate fi detectată la microscop (histologic / patologic).
O detectare a agentului patogen (Campylobacter jejuni, virus Epstein-Barr, Virus varicella zoster, Mycoplasma, leptospira, rickettsia) în sânge reușesc în unele cazuri.
terapie
Tratamentul este simptomatic sub supraveghere medicală intensivă. Aceasta este, în principal, funcția de inimă și plămânii sunt monitorizate continuu.
Dacă este necesar, a pacemaker și a Ventilare necesar. nutriție poate fi necesar să fie asigurat prin administrarea de nutrienți și lichide printr-o venă (perfuzii).
În plus, fizioterapia, îngrijirea psihologică și măsurile profilactice pentru prevenirea plăgilor sub presiune, Formarea cheagurilor de sânge (Tromboză), Ridificatoare articulare (Contracte) și infectie la plamani (Pneumonia) componente componente importante ale terapiei.
terapie medicală constă în administrarea în doză mare de anticorpi (imunoglobulina G-7-S 0,4g / kg greutate corporală / zi) printr-o venă timp de 5 zile.
Preparate cu cortizon sunt utilizate numai în forma cronică a sindromului Guillain-Barré.
Dacă boala progresează și capacitatea de mers este sever restricționată (distanță de mers mai mică de 5 m fără asistență), plasmafereza se efectuează de 5 ori la 2 zile.
În Plasmafereza lichidul sanguin (plasma) este separat de celulele sanguine. Apoi plasma poate fi curățată și returnată pacientului împreună cu celulele.
În mod alternativ, celulele pot fi returnate împreună cu plasmă străină, înlocuitori de plasmă etc. Plasmafereza duce la o rezolvare mai rapidă a simptomelor și la un timp de ventilație mai scurt.
prognoză
Recuperarea durează Săptămâni la luni.
Deficitele neurologice regresează în ordine inversă. Letalitatea (letalitatea) depinde de îngrijire și este astăzi sub 5%.
Prognosticul este nefavorabil dacă aveți nevoie de ventilație mai mult de o lună. În aproximativ 70% din cazuri, sindromul Guillain-Barré se vindecă cu slăbiciuni motorii și deficite reflexe, dar fără a împiedica viața de zi cu zi. 5-15% păstrează dizabilități afectante.
În aproximativ 4%, boala se manifestă din nou (recidivă) după luni sau ani.
complicaţiile
Dintre Stop cardiac (Asystole) este o complicație a sindromului Guillain-Barré, care este cauzată de o tulburare de conducere a celulelor nervoase din inimă.
Datorită modificărilor patologice ale fibrelor nervoase speciale (neuropatie autonomă), care sunt responsabile pentru o frecvență cardiacă adecvată situației, inima iese din ritm. Consecințele sunt Aritmii cardiaceunde inima bate prea repede (tahicardie), prea încet (bradicardie) sau încetează să mai bată deloc (asistol). În această situație, un stimulator cardiac sau o reanimare (resuscitare) a fi necesar.
Întrucât modificarea patologică a fibrelor nervoase speciale (neuropatie autonomă) afectează nu numai acele fibre care se trag către inimă, ci și de ex. cei care merg la plămân trage, poate apare și paralizie respiratorie. Dacă acesta este cazul, pacientul trebuie ventilat pentru a asigura un aport adecvat de oxigen.
Paralizia (pareza) care apare în sindromul Guillain-Barré poate duce la Formarea cheagurilor de sânge / tromboză și Embolie pulmonară vin pentru că lipsa de mișcare tinde să facă sângele să se coaguleze.
Lipsa exercițiilor fizice promovează, de asemenea, dezvoltarea plăgilor sub presiune (copertine, paturi), rigidizarea articulațiilor (contracturi) și pneumonie.
Cauze alternative
Cauze alternative care determină simptome / reclamații comparabile (diagnostice diferențiale medicale):
- Poliomielită acută (poliomielită)
- Panarterita nodosa
- sarcoidozice
- Forme toxice de polineuropatie
- Miastenia gravis
- Encefalita atipica





.jpg)