Life-suport-mașină
definiție
Mașina inimă-plămân este un dispozitiv folosit pentru relocarea funcțiilor inimii și a plămânilor în afara corpului. Preia funcția de pompare a inimii și funcția de oxigenare (=Îmbogățirea cu oxigen) a plămânilor în timp ce inima este operată. La o mașină de plămân cardiac (scurt HLM) sunt solicitate diferite tehnologii medicale înalte, deoarece este implicat în procesele cruciale ale organismului.

funcţii
Aparatul cardiac-plămân are mai multe funcții.
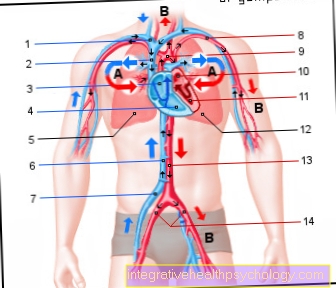
Primul, sarcina lor principală, sângele venos revine la inimă la vena cava și pe artera principală (aortă) să fie eliberat din nou sub formă îmbogățită (adică bogată în oxigen). Organele Inima și plămânii sunt trași din fluxul sanguin cu excepția faptului că este posibilă operațiunea asupra acestor organe. Dar trebuie să între două fluxuri de sânge distinge: o mână se mișcă prin ambele organe pe minut 5-6 litri de sânge (așa-numitul volum de circulație), pe de altă parte, inima și țesutul pulmonar sunt, de asemenea, furnizate cu sânge, până la urmă, acestea trebuie să fie furnizate cu oxigen. Doar volumul de circulație este tăiat, alimentarea cu sânge a organelor rămâne, altfel ar muri.
Asta se întâmplă în aparatul cardiac-plămân sânge deoxigenat, folosit din corp și este inițial din CO² (Dioxid de carbon) purificat. Aceasta este creată ca un „produs de descompunere” normal în celule, similar cu modul în care CO² este produs într-o mașină prin arderea energiei (benzină). Odată ce se va face acest lucru, sângele va avea O² (adică oxigen) furnizat, adică oxigenat. În acest moment este posibil și acest lucru Pentru a încălzi sau răci sângeleceea ce poate fi necesar pentru operații cardiace mai lungi.
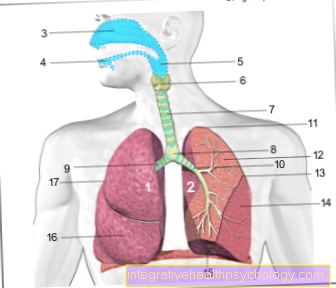
sânge oxigenat îmbogățit este acum pompat înapoi prin tuburi de la aparatul cardiac-plămân în corp, mai precis în artera principală (aortă). De acolo este distribuit ca de obicei prin intermediul arterele în toate zonele corpului ca. creier, Rinichi , muşchiietc.
În timpul operațiilor, aparatul cardiac-plămân este, de obicei, la câțiva metri distanță de pacient, masa de operație și chirurg și este operat de un tehnician cardiac special instruit. Aceasta monitorizează funcția mașinii cardiace-pulmonare pe toată durata operației și își schimbă parametrii în consultare cu chirurgul și anestezistul (anestezistul).
În al doilea rând, aparatul cardiac-plămân oferă anestezistului posibilitatea Gaz anestezic să se conducă în sânge și deci un control relativ precis asupra anestezie pentru a realiza. Există dispozitive și valve suplimentare.
Al treilea, funcția filtrului. La pacienții cu insuficiență renală terminală o filtrare poate fi efectuată în mașina inimă-plămân, care funcționează pe principiul a Mașină de dializăastfel spală sângele. Acestea sunt Filtre și membrane interpuse în fluxul sanguin. Într-un anumit fel, acest lucru este necesar, de asemenea, deoarece părțile din plastic se pot desprinde întotdeauna de pe tuburi, sau cheaguri de sânge din vase și embolii (adică cheaguri de sânge) se pot forma în corp. Desigur, atât dispozitivul cât și tubul sunt supuse celor mai înalte cerințe și standarde medicale, dar chiar și particule microscopice sunt suficiente pentru a duce la ocluzii vasculare. (Pentru mai multe informații, consultați? Riscuri și reacții adverse)
De asemenea poate bule de gaz nedizolvate filtrate din sângele care circulă, astfel devine unul Embolie aeriană, în care o bilă de aer se colectează în vase.
Al patrulea, în aparatul cardiac-pulmonar, sângele poate fi adăugat sau deviat și depozitat. Acest lucru este valabil mai ales în cazul operațiunilor pierderea crescută de sânge are sens. În acest fel, volumul circulant poate fi redus la începutul operațiunii și sângele poate fi depozitat într-o pungă din HLM. Dacă mai târziu există o pierdere de sânge crescută, acest sânge este furnizat din nou și, dacă este necesar, prin sânge donat Grupa de sange adăugat.
Cât timp trebuie să fiți conectat la aparatul cardiac-pulmonar?
Cât timp trebuie să fiți conectat la aparatul cardiac-pulmonar depinde foarte mult de care se efectuează operația inimii.
În general, se poate spune că acest timp este menținut cât mai scurt posibil pentru a evita cât mai mult posibil complicațiile.
La începutul operației, pieptul este deschis și inima este arătată clar. După pregătirile necesare, inima este conectată la aparatul inimă-plămân și apoi inima este adusă în mod artificial la un blocaj folosind o soluție cardiopură bogată în potasiu. În timp ce aparatul cardiac-plămân preia funcția inimii acum silențioase, operația pe inimă poate avea loc. După ce au fost efectuate toate etapele operației, inima este stimulată din nou, astfel încât să bată independent și să treacă mai puțin sânge prin mașina inimii-plămânului până când poate fi îndepărtată complet.
Această procedură este aproximativ identică pentru majoritatea operațiilor, astfel încât durata depinde în mare măsură de metoda chirurgicală și poate fi foarte diferită. Perioadele de la două până la trei ore pe un aparat cardiac-pulmonar sunt considerate sigure, deoarece nu există nicio deteriorare permanentă a inimii în acest timp.
Care este durata maximă în care sunteți conectat la aparatul cardiac-pulmonar?
Un aparat de inimă-plămân poate prelua funcția inimii pacientului timp de câteva zile. Aceasta se folosește atunci când inima nu își poate relua întreaga funcție de pompare după etapele chirurgicale efectuate.
Conectarea la aparatul cardiac-plămân timp de câteva zile susține inima până când este din nou complet funcțională. Perioadele dincolo de aceasta se dovedesc a fi problematice, deoarece sunt asociate cu creșterea ratelor de efecte secundare.
Timp maxim de conectare după un atac de cord
Pe lângă terapia acută, operația de bypass poate fi efectuată într-o fază ulterioară a unui atac de cord.
O astfel de operație se realizează atunci când trei vase coronariene distanțate de trunchi sau două vase din apropierea trunchiului sunt parțial sau complet închise și acest lucru a dus la simptome precum un atac de cord. Necesitatea aparatului cardiac-plămân pentru această operație este discutată mai detaliat la „Timpul maxim de conectare pentru o operație de by-pass”.
Timpul maxim de conectare după operația de bypass
O operație de by-pass este efectuată atunci când una dintre arterele coronare nu mai este suficient de permeabilă, astfel încât alimentarea inimii nu poate fi garantată. În timp ce o nouă arteră sau venă este cusută pe inimă și conectată la trunchiul arterelor coronare, în chirurgia clasică, inima este închisă și conectată la o mașină cardiacă. Întreaga operație durează aproximativ 4-8 ore, ceea ce este influențat de o mare varietate de factori.
În această perioadă, însă, inima nu este conectată tot timpul la aparatul cardiac-pulmonar, ci doar atât timp cât vasele de sânge sunt acționate. Mai noi metode chirurgicale minim invazive ajung chiar și fără o oprire cardiacă artificială și o mașină cardiacă-pulmonară. Secțiunea care trebuie acționată este ținută în poziție cu un suport în formă de U și poate fi stabilizată astfel încât să fie posibilă o operațiune pe nave.
comă
Mașina inimă-plămân reprezintă un ciclu pur de înlocuire și nu poate menține corpul în viață mult timp. Acest înlocuitor este suficient doar pentru funcțiile de bază ale corpului și este utilizat numai în timpul anesteziei sau al unei comă artificială. Coma sau anestezia sunt o parte integrantă a terapiei cu un aparat de inimă-plămâni. Oamenii sunt de obicei treziți din comă după ce funcțiile normale ale corpului au reluat.
contraindicatie
Urgențele care necesită o conexiune cu aparatul cardiac-pulmonar adesea nu oferă timp pentru evaluarea istoricului medical al pacientului. Aparatul cardiac-plămân este o situație extremă pentru organism, dar este adesea singura șansă pentru cei afectați. Deși riscul este semnificativ, nerespectarea acestui lucru poate costa viața multor oameni.
Evaluarea risc-beneficiu, care ia în considerare și alte boli preexistente și starea generală a pacientului, trebuie efectuată cu atenție în timpul intervențiilor planificate.
Riscuri și efecte secundare
O intervenție asupra inimii în cea naturală intervenție grozavă, și deține unul Multitudine de riscuri. Pe lângă riscurile „obișnuite” care apar în timpul unei operații, există totuși riscul de a folosi aparatul cardiac
din microembolizări: Particulele microscopice se desprind de dispozitiv sau de peretele vasului, se coagulează (adică aglomerație) și înfundă dispozitivul sau navele care la pacient. Prin urmare, filtrele și anticoagulantele sunt întotdeauna utilizate. Acestea din urmă fac sângele pacientului mai fluid și mai puțin predispus la aglomerație, dar cauzează, de asemenea, probleme chirurgului, deoarece sângerarea este logic mai greu de oprit. Așadar, este necesară o reglare fină aici.
o deficiență de oxigen. În timp ce plămânii cu miliardele lor de alveolele asigură o suprafață totală de aproape 200m² pentru oxigenarea sângelui, într-o mașină-plămân cardiac este de numai 2-10m² datorită proiectării. Suprafața de difuzie cu care sângele și oxigenul vin în contact este, prin urmare, mult mai mică, iar funcția de oxigenare a plămânilor este înlocuită doar incomplet.
unu Reacție imună. Deoarece furtunurile și dispozitivele sunt străine de organism, acesta reacționează cu un răspuns imun la componentele presupuse dăunătoare din circulația sa. Substanțele semnal sunt eliberate pentru a-l combate, ceea ce poate duce la o reacție inflamatorie și, în caz de urgență, chiar la moarte.
- Dintre Formarea edemelor. Datorită condițiilor de presiune între sânge și țesut, mai multe ape curg din vase în țesutul înconjurător - sângele se îngroașă și țesutul se umflă. Unul vorbește despre Edem. După operație, pacienții sunt sever edematoși și au multă apă depozitată în picioare și în brațe. Numai după terminarea operației, corpul poate retrage apa din țesut și o poate trimite înapoi în sânge - care formează brusc un volum prea mare. Deci rinichii trebuie să excrete excesul de apă din sânge (similar cu un uscător care aruncă îmbrăcămintea umedă pentru a scoate apa din ea), ceea ce este valabil mai ales la pacienții cu Insuficiență renală este problematic.
complicaţiile
Preluarea funcției inimă-plămân cu ajutorul mașinii inimă-plămân este o intervenție serioasă în organism și poate aduce cu ea o multitudine de complicații. Sângele este deplasat prin circuitul artificial al mașinii și acest material este complet diferit de vasele de sânge naturale. Dacă sângele nu este diluat suficient cu medicamente, se pot forma trombi. Acești trombi se pot bloca în vase mai mici și pot duce la accidente vasculare cerebrale și alte infarcte.
Mai mult, componentele de sânge se pot schimba, iar anumite componente pot deveni prea puține. Acestea includ, de exemplu, factorii de coagulare din sânge. Echilibrul de apă și sare se poate schimba, de asemenea, în timpul terapiei cu aparatul cardiac-pulmonar și poate declanșa complicații care pot pune viața în pericol. În plus față de trombii proprii sângelui, bule de aer din mașină pot intra și în sânge și pot declanșa tulburări circulatorii. Funcția rinichilor și a plămânilor poate fi, de asemenea, afectată. Fluxul sanguin modificat poate provoca, de asemenea, în mod direct daune neurologice cauzate de un aport insuficient de oxigen. Complicațiile depind de starea generală a persoanei afectate și de boala de bază.
Ați putea fi, de asemenea, interesat de acest subiect: Embolie aeriană
zone de aplicare
Mașina inimă-plămân poate fi utilizată într-o varietate de operații care necesită intervenții chirurgicale pe inimă. Aceasta include Înlocuirea lamboului (Valva mitrala, aortica) , Transplanturi de inimă, Instalare artificială a inimii,ocolitoare, Corecții ale defectelor cardiace și Materiale plastice ale marilor vase de inimă care alimentează și drenează. Dar și cu unul Transplant de plămân dacă este necesar, se folosește o mașină de plămân cardiac.
cheltuieli
În programul de taxe medicale, utilizarea unei mașini cardiace-pulmonare este estimată la 1.850 EUR ca taxa de bază. Suma crește în funcție de durata terapiei. Tratamentul este acoperit în totalitate de toate companiile legale de asigurări de sănătate. O mașină de plămân cardiac este deja o mașină scumpă de achiziționat, care este disponibilă doar în câteva clinici mari. Pe lângă supravegherea medicală, există întotdeauna un tehnician care este familiarizat cu aparatul.
Circulație extracorporeală miniaturizată (MECC)
Aceasta este o versiune redusă a aparatului cardiac-pulmonar cu mai puține efecte secundare. Deoarece utilizarea HLM a prezentat o serie de riscuri, acesta a fost dezvoltat și căutat în continuare mai puțin invaziv, și un mecanism mai puțin riscant. Prin reducerea dimensiunii dispozitivului, suprafața corpului străin care vine în contact cu sângele circulant a fost, de asemenea, redusă la minimum, ceea ce reduce riscul unui răspuns imun. Volumul de umplere al sistemului MECC este de doar 500 ml (mașină de plămân cardiac cu depunere de sânge: peste 2000 ml), ceea ce înseamnă că volumul globule rosii se scufunda mai puțin. Sistemele MECC sunt, de asemenea, mai mici și mai portabile, spre deosebire de mașinile cu plămân cardiac, care au aproximativ dimensiunea unui birou. MECC a fost dezvoltat în primul rând pentru chirurgia bypass coronarian, deoarece aceasta reprezintă majoritatea operațiunilor în care sunt necesare sisteme extracorporeale de sprijin. Prin Acoperirea cu heparina a dispozitivului, riscul de aglomerare a sângelui este redus. heparina este un ingredient activ care subțiază sângele și aparține clasei de anticoagulante. În rezumat, MECC este o formă mai dezvoltată, redusă, a mașinii cardiace-pulmonare, care este folosită în principal în Chirurgie ocolitoare este folosit. Diverse riscuri ar putea fi reduse și rata complicațiilor a scăzut.
istorie
Mașina cu plămânul inimii a fost folosită pentru prima dată în 1937 de chirurgul american John Gibbon. El a reușit să devieze sângele din vena cava într-un oxigenator și apoi să returneze pacientul cu sânge bogat în oxigen. După multe eșecuri, la 6 mai 1953, a reușit o operație la un pacient Defect septal atrial. Pentru o perioadă de 26 de minute, sângele a fost trecut prin aparatul cardiac-plămân în timp ce Gibbon a închis gaura dintre cele două camere atriale. Operația sa este considerată formativă și de pionierat pentru întregul domeniu al chirurgiei cardiace.