Lichen planus
definiție
La Lichen planus, cunoscută și sub denumirea de lichen planus, este o boală inflamatorie cronică non-contagioasă a pielii și mucoaselor care este recidivă. Aceasta creează noduli mâncărimi, care sunt deosebit de frecvente pe îndoirea încheieturilor și a golurilor genunchilor, pe partea superioară a corpului și pe tălpile picioarelor. Dar și alte părți ale corpului, cum ar fi unghiile și mucoasele din jurul gurii sau organele genitale pot fi de asemenea afectate. Dungile albicioase pe membranele mucoase, așa-numitele dungi Wickham, sunt de asemenea tipice. Vârful de incidență al bolii este cuprins între 30 și 60 de ani, femeile fiind mai frecvent afectate decât bărbații. Lichen planus este cea mai frecventă boală idiopatică (cauza necunoscută) a pielii la nivel mondial.
Acest articol vă poate interesa și: Lichen planus - cauze, simptome, terapie

Cauzele Lichen Planus
Cauzele dezvoltării lichen planus nu sunt pe deplin înțelese, dar se crede că este una reacție autoimună indusă de virus sau contactează reacția alergică.
Sistemul imunitar uman combate în mod normal agenții patogeni și substanțele care sunt percepute ca „străine”. În cazul lichenului nodular, există multe lucruri care sugerează că celulele imune își fac greșit propriul corp prin anumite declanșatoare. keratinocitele (Celulele cornului) atacă și distrug pielea. Se crede că anumite variații genetice ale genomului cresc riscul Lichen planus a se imbolnavi.
Pe lângă o componentă genetică, se presupune că infecțiile virale sunt cauzele bolii. În special, virusurile hepatitei C și ale hepatitei B par să promoveze un focar al planului lichen, iar pacienții care suferă de o astfel de infecție cronică sunt adesea afectați de modificările corespunzătoare ale pielii. Alergiile sunt, de asemenea, asociate cu rinita și uneori le pot declanșa: focarele ulterioare ale bolii se dezvoltă adesea în zonele care sunt deja inflamate de o reacție alergică cronică. Un focar al bolii poate fi, de asemenea, declanșat de stimuli externi, cum ar fi zgârierea, frecarea sau presiunea asupra pielii (fenomenul Koebner).
De asemenea, este discutată o legătură cu utilizarea anumitor medicamente, cum ar fi beta-blocante, analgezice sau antibiotice. Totuși, acești factori nu sunt siguri.
diagnostic
Medicul poate diagnostica, de obicei, lichen planus, examinându-l cu ochiul liber. Pe lângă suprafața pielii, mucoasa bucală este examinată, deoarece aceasta este adesea afectată și de licenul nodular. Tipic sunt nodulii mici ai pielii (papule) și o rețea albă asemănătoare a nodulilor și mucoaselor. Această striație este deosebit de evidentă după ce un pic de ulei de gătit sau apă a fost picurat pe zonele afectate.
În caz de îndoială, diagnosticul este confirmat prin analiza microscopică a probelor de țesut. Lichen planus se caracterizează printr-o îngroșare a stratului superior al pielii (hiperkeratoză) și o îngroșare netedă în stratul granular al pielii (hipergranuloză). Acest lucru duce la dungi albe de tip net. Cu ajutorul unei culori speciale, se fac vizibili anticorpi care sunt depuși sub epidermă. De asemenea, se pot găsi celule imune speciale, care sunt responsabile de inflamație.
Mai mult, testele de sânge, în special în ceea ce privește o infecție cu hepatită B sau hepatită C, sunt foarte utile. Aceste descoperiri confirmă în cele din urmă diagnosticul de lichen plan.
Simptome concomitente
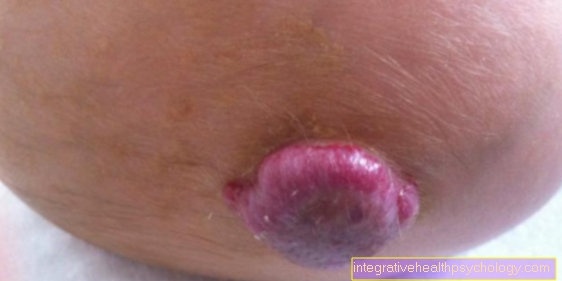
Simptomele însoțitoare ale planului lichen sunt foarte diverse și, pe lângă piele, pot afecta diferite părți ale corpului, precum membrana mucoasă, părul sau unghiile. Pe piele apar noduli și roșii inflamatorii, bine definite roșiatice sau maronii (papule) asta mâncărime prost. Acești noduli se găsesc în principal pe flexorii încheieturilor, picioarele inferioare, partea inferioară a spatelui și ghemuțe. Deoarece zgârierea nodulilor este extrem de dureroasă, nu există urme de zgârietură în ciuda mâncărimii severe. Zonele afectate pot fi alături de cele brună hiperpigmentarea dungi albe lăptoaseWickham Stripe) expunere. Petele formează adesea grupuri mici, care în cele din urmă se transformă în modificări mai mari ale pielii (Plachete) și conectați-vă cu un strat puternic îngroșat, gălbuie (hiperkeratoza) sunt acoperite.
Dacă membranele mucoase sunt afectate de planul lichen, se numește Lichen planus mucosa. Focurile de inflamație sunt în mod obișnuit acoperite cu o acoperire albă vizibilă, netedă. Zonele pot fi complet nedureroase sau arde cu o senzație de arsură ascuțită. La bărbați, aceste modificări apar, în afară de mucoasa bucală, în principal pe gland. Femeile au modificările tipice, în special la intrarea în vagin.
Pe lângă piele și membrana mucoasă, părul poate fi afectat și (Lichen planus follicularis sau planopilaris). De cele mai multe ori, această formă de lichen nodular apare pe părul corpului de pe partea superioară a corpului și a coapselor, iar uneori este afectat și scalpul. În zona foliculilor de păr se formează mici dopuri de coarne, ceea ce face ca părul să moară și să cadă. Zonele afectate se simt foarte aspre, iar pielea se desprinde mai mult. În cursul bolii, părul este pierdut și apar cicatrici, apar pete chel.
Lichen planus poate afecta, de asemenea, unghiile și unghiile și poate deveni fragil, scurtat și canelat.
Lichen planus pe limbă
La Lichen planus mucosa Pe lângă mucoasa bucală, părțile laterale ale limbii sunt de obicei afectate. Modificările membranei mucoase pot duce la durere, arsură și pete deschise. Pacienții se plâng de uscăciune și de o „senzație de blană” pe limbă și de tulburări ocazionale ale gustului.
Citiți și articolul: Planusul lichen oral.
Lichen planus în gură
Forma orală a lichenului planus este una dintre cele mai frecvente boli ale mucoasei bucale. Boala poate fi izolată sau combinată cu Lichen planus apar pe piele. Procesele autoimune din membrana mucoasă sunt suspectate a fi cauza, dar materialele dentare (de exemplu, amalgamul) sau anumite medicamente pot influența, de asemenea, leziunile membranei mucoase în contextul licenului nodular.
Există două forme de oralitate Lichen planus mucosa: pe de o parte albul sau reticular Forma în care nodulii sunt acoperiți cu un film albicios care nu poate fi șters, iar pe de altă parte roșu sau care roade Formă. Acesta din urmă apare mai frecvent, se caracterizează prin eritem extins și eroziuni și poate fi foarte dureros.
Modificările pielii arzătoare sunt mai persistente în zona mucoasei bucale decât pe piele. În plus față de gură, limbă, gingii și căptușeala obrajilor, esofagul și laringele pot fi de asemenea afectate. Cea albicioasă tipică Wickham Stripe este mult mai pronunțată decât în cazul licheniformisului cutanat. Modificările membranei mucoase pot fi nedureroase sau arde foarte rău, provocând dureri mari pacientului atunci când mănâncă sau în timpul igienei orale.
Lichen planus în zona genitală
Membrana mucoasă a zonei genitale este mai puțin frecventă Lichen planus mucosa afectat decât mucoasa bucală. Modificările membranei mucoase apar la bărbați în zona glandului sau la femei la intrarea vaginală și în interiorul labiilor. Sunt clar vizibile și strălucesc ușor în lumină. Pielea pare uscată și încordată. Pot exista noduli individuali sau plăci albe coerente. Se produc leziuni cu mâncărime și arsură, care duc la probleme la urinare și la relații sexuale.
Lichen planus pe unghii
Unghiile pot fi, de asemenea, afectate de lichen plan. Se ajunge la unul Ondulare longitudinale a unghiei, care se poate despica complet în cursul ulterior al bolii. Plăcile de unghii se scurtează și se frământă. Lichenul nodular duce la faptul că unghia devine mai subțire și mai subțire și în cel mai rău caz poate eșua complet. Când unghia nu reușește, patul de unghii crește împreună cu cuticulele și se dezvoltă cicatrici bombate.
Terapia planului lichen
Tratamentul lichen planus durează mult timp și nu este întotdeauna reușit. De obicei, însă, boala se auto-limitează și se vindecă spontan singură, dar există și cursuri mai grave care necesită absolut tratament. Este important să evitați zgârierea sau frecarea pielii, deoarece acest lucru agravează simptomele și duce la durere.
Pentru terapia planului lichen, zonele afectate ale pielii sunt tratate local cu cortizonul glucocorticoid, care este administrat sub formă de creme sau unguente pentru o perioadă scurtă de timp. Tratamentul poate fi deschis sau sub un bandaj. În mod alternativ, se pot utiliza suplimente de vitamina A (retinoizi).
Nodulii încăpățânați pot fi injectați direct cu o soluție de cortizon de către medic. Leziunile foarte keratinizate sunt, de asemenea, tratate cu acid salicilic. În combinație cu terapia cu cortizon, iradierea cu lumină UV (Terapia PUVA) accelerează vindecarea rănilor și duce astfel la o îmbunătățire semnificativă a planului lichen. Într-un astfel de caz, sunt de asemenea utilizate ingrediente active care amortizează sistemul imunitar și astfel diminuează inflamația autoimună (imunosupresoare). Acestea includ, de exemplu, tacrolimus sau ciclosporină.
Pentru a trata mâncărimea severă, medicul poate prescrie antihistaminice, ceea ce face ca substanța de mesagerie a organismului să fie ineficientă și astfel ajută împotriva mâncărimii. La Lichen planus mucosa atenua Anestezice locale arderile severe ale leziunilor mucoasei, în plus, nicotină și alimente picante trebuie evitate. Măsurile non-medicamentoase, cum ar fi răcirea pielii cu comprese umede sau perne cu gel, ușurează și mâncărimea.
Conform OMS este Lichen planus la fel de Boala precanceroasa asta înseamnă că modificările pielii sunt asociate cu un risc crescut de cancer. Spatiile rezistente la terapie pot deveni unul dupa ani Carcinomul cu celule scuamoase dezvolta. Totuși, acesta este foarte rar cazul. Cu toate acestea, se recomandă o urmărire dermatologică în cazul papulelor încăpățânate, pentru a detecta o degenerare malignă într-un stadiu incipient și, dacă este necesar, pentru a o elimina chirurgical.
Homeopatie pentru planul lichen
Homeopatia oferă opțiuni alternative de tratament pentru lichen plan. Luând picături homeopate, mâncărimea mâncărurilor de inflamație se poate retrage și cursul bolii poate fi scurtat. Sărurile Schüssler și florile Bach pot consolida sistemul imunitar și, prin urmare, au un efect pozitiv asupra bolii.
În plus, din punct de vedere homeopatic, pot fi utile remediile „Natrum muriaticum”, „Arsenicum album” și „Anacardium”. Tratamentul de bază recomandat este de trei globule cu o potență de C5, alternând zilnic.
Cu toate acestea, tratamentul homeopat individual trebuie efectuat și supravegheat de un terapeut.
Vindecarea planului lichen
De obicei, boala se vindecă după o perioadă de în mod spontan de câteva luni, cu o durată medie de unu la doi ani. Cu toate acestea, întrucât simptomele sunt foarte incomode și pacienții suferă de arsură și mâncărime, mulți suferinzi urmează terapie. Printr-un tratament intră înăuntru 9-18 luni la o vindecare a modificărilor pielii. Recidivele apar la aproximativ 10-15% dintre pacienți la câțiva ani după ce planul lichen s-a vindecat.