hemofilie
Sinonime
Hemofilie, tulburări ereditare ale sângerării, deficiență de factor de coagulare a sângelui,
Deficienta de factor VIII, deficienta de factor IX, hemofilie
definiție
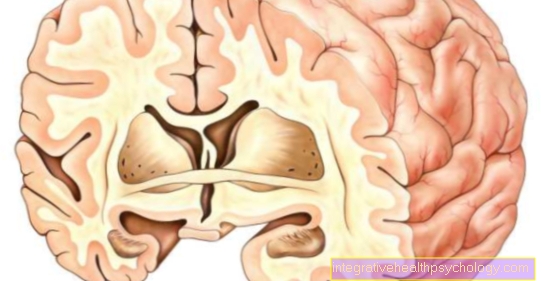
Hemofilia este o boală moștenită a sistemului de coagulare a sângelui:
Pacienții afectați au afectat coagularea sângelui, ceea ce se manifestă prin faptul că sângerarea apare cu cel mai mic traumatism, iar sângerarea este dificil de oprit.
Factorii de coagulare nu pot fi activi, astfel încât cursul regulat al cascadei de coagulare nu este posibil.
Hemofilia este o boală congenitală care are două forme,
Hemofilia A și B pot fi prezente.

Hemofilia A apare mai frecvent (în 85% din cazuri) decât forma B (aproximativ 15%) și este mai gravă dintre cele două forme.
Activitatea complexului factorului VIII este limitată în hemofilia A, deoarece formarea factorului VIII-C în celulele hepatice este redusă.
Factorul VIII-C este una dintre cele două subunități ale complexului de factori VIII: von-Willebrand-Factorul și factorul VIII-C formează acest complex de promovare a coagulării în cascada de coagulare. Factorul von Willebrand protejează factorul VIII-C împotriva defalcării prea repede.
Cantitatea complexului de factor funcțional VIII este, prin urmare, redusă sub forma A.
În hemofilie B. sinteza factorului IX de coagulare are loc într-o măsură mai mică, astfel încât efectul său în procesul de coagulare este absent, iar hemostaza este afectată.
Apariție / epidemiologie
Apariția hemofiliei la populație este pentru hemofilia A. 1 din 5.000 iar pentru forma B. 1:15.000.
Faptul că bărbații se îmbolnăvesc în special se datorează problemelor legate de sex
Forma legată de X de moștenire a defectului de coagulare (a se vedea cauza / dezvoltarea).
Elementele de bază
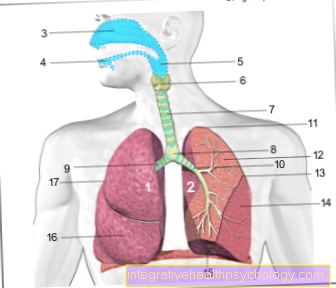
Coagularea sângelui este un sistem fin reglat: diverse componente ale sângelui, așa-numiții factori de coagulare, sunt activate una după alta într-o manieră asemănătoare unei cascade pentru a permite hemostaza în caz de accidentare.
Sistemul de coagulare este format din hemostaza primară și secundară, care se mai numește și coagulare plasmatică.
Dacă un perete al navei este rănit, nava afectată se îngustează într-o primă etapă (= coagulare primară). Apoi un pop (=Trombus plachetar) în zona rănită, care este acoperită de trombocite (= trombocitele) este format pentru a realiza o sigilare inițială a vasului.
Formarea trombului activează coagularea plasmatică:
Cascada de coagulare începe și interacțiunea diverșilor factori de coagulare creează o rană stabilă sau o închidere vasculară.
Cauza și originea
hemofilie Ambele forme de hemofilie sunt moștenite ca o trăsătură recesivă legată de X.
În așa-numitul mod X-legat de moștenire a hemofiliei, informațiile genetice pentru un produs genic se află pe cromozomul X, care se găsește în număr dublu la femei și în număr unic la bărbați.
Există două gene pentru fiecare informație genetică, așa-numitele alele. Dacă există moștenire recesivă, ambele alele trebuie să fie afectate de o mutație pentru a provoca boala: recesivă înseamnă că informațiile genetice modificate patologic sunt derivate dintr-o sănătate, adică. nu se schimbă, informațiile sunt suprimate și nu duc la boli. O boală ereditară recesivă se dezvoltă numai dacă ambele alele poartă informații genetice incorecte.
Este doar A Expresia genelor s-a schimbat, vino Nu la hemofilie.
Info: moștenire
Dacă se schimbă o singură expresie genică, nu va exista nicio boală.
Deoarece bărbații au un singur cromozom X în perechea de cromozomi sexuali și, prin urmare, informațiile referitoare la produsele genice pe cromozomul X sunt disponibile doar într-o formă simplă, ei se vor îmbolnăvi dacă doar un alel este defect.
Pe de altă parte, femeile, care au doi cromozomi X ca cromozomi sexuali, se îmbolnăvesc doar atunci când ambii cromozomi au gene defecte pentru produsul genic.
La bărbații care suferă de hemofilie, alela care poartă informațiile ereditare pentru factorul de coagulare VIII-C (hemofilia A) sau factorul IX de coagulare (hemofilia B) este disponibilă doar într-o formă ușor modificată;
Femeile trebuie să poarte această schimbare genetică pe ambele alele pentru a fi bolnave.
Dacă femeile au o alelă defectă și care nu este schimbată, ele sunt numite purtătoare ale unei boli moștenite legate de X, cum ar fi hemofilia.
În hemofilie, informațiile genetice defecte au ca efect reducerea activității factorului de coagulare afectat sau reducerea producției factorului de coagulare.
Cromozomul X este purtătorul materialului genetic pentru factorii de coagulare pentru hemostaza secundară.
Aproximativ. 70% din mutațiile din materialul genetic care provoacă hemofilie sunt transmise în familii, 30% din boli apar din modificări spontane (= mutații spontane) din informațiile genetice.
diagnostic
După ce ați întrebat despre istoricul medical al pacientului și a făcut o examinare fizică amănunțită, există pași suplimentari în diagnosticul hemofiliei:
În 2/3 din cazuri există cazuri de hemofilie în familie, motiv pentru care trebuie să se întrebe un grup familial al bolii dacă pacientul prezintă medicului simptome suspecte de hemofilie.
Pacienții raportează vânătăi ca urmare a celor mai mici leziuni.
Una le diferențiază pe cele Severitatea hemofiliei într-o formă ușoară, moderată sau severă a bolii.
Examinarea unei probe de sânge oferă următoarele rezultate tipice pentru hemofilie:
Timpul de sângerare este normal (= coagularea primară este intactă), dar funcția coagulării plasmatice este redusă, motiv pentru care așa-numitul timp PTT este mai lung.
PTT reprezintă timpul parțial al tromboplastinei. Se măsoară în teste de laborator pentru a verifica funcția factorilor I, II, V, VIII până la XII, precum și XIV și XV.
Întrucât un factor din cascada de coagulare lipsește în hemofilie, acesta nu poate rula într-o manieră optimă, ceea ce duce la un timp de coagulare prelungit.
Pentru a putea diferenția între hemofilia A și B, sângele pacientului trebuie examinat pentru factorii VIII și IX; absența celor doi factori determină tipul de hemofilie.
Diagnostic diferentiat
Hemofilia trebuie diferențiată de alte tulburări ale sistemului de coagulare, fiind menționat în special sindromul von Willebrand-Jürgens.
Factorul von Willebrand (vWF) funcționează împreună cu factorul VIII-C im
Complexul Factor VIII și determină inhibarea degradării premature a factorului VIII, în plus, factorul promovează coagularea prin medierea aderenței trombocitelor la locul vascular accidentat. Astfel, vWF este o parte importantă a coagulării primare și secundare.
Dacă sindromul von Willebrand-Jürgens este prezent, atunci formarea
vWF-urile din celulele peretelui vasului au loc numai într-o mică măsură sau într-un mod incorect. Rata redusă a educației sau funcția inadecvată a
Factorul von Willebrand este cauzat de mutații ale genei pentru formarea factorilor. Moștenirea sindromului sau mutația genelor cauzatoare este moștenită într-un mod autosomal dominant: informațiile genetice pentru vWF se află pe cromozomul numărul 12, care nu este un cromozom sexual. În modul dominant de moștenire, o alelă bolnavă suprimă efectul celei de-a doua alele sănătoase, astfel încât boala este cauzată de mutația unei gene și provoacă simptome clinice.
De obicei, pacienții suferă de sângerare a pielii și membranei mucoase, mai puțin de sângerare spontană, precum pacienții cu hemofilie.
Boala este adesea observată numai atunci când există o sângerare prelungită după o operație.
Timpul de sângerare al pacientului după o accidentare este prelungit și valorile coagulării plasmatice sunt modificate patologic (PTT prelungit).
Sindromul von Willebrand-Jürgens este cauzat de administrarea de desmopresină sau de înlocuirea factorului VIII și vWF pentru a stabiliza coagularea (pentru o explicație mai detaliată a se vedea „Terapia hemofiliei”).
Care sunt simptomele hemofiliei?

Simptomele sub forme de hemofilie nu diferă:
- Hemofilia duce de obicei la simptome clinice la bărbați.
- Sângerare excesivă apare cu hemofilie, care nu este în raport cu accidentul anterior, în mare parte banal (trauma), timpul de sângerare este normal, dar, de obicei, apare sângerarea care nu apare la persoanele sănătoase.
- Se poate face o distincție între trei forme de hemofilie, care sunt definite prin activitatea reziduală a factorilor de coagulare afectați:
1.hemofilie severă (hemofilie) cu mai puțin de 1% activitate reziduală sau o proporție din factorul funcțional încă prezent în care are loc sângerare spontană și are loc sângerare articulară
2. Hemofilie moderată (boală de sânge), cu activitate factorială care variază între
1 și 5% din activitatea factorului normal și apariția vânătăilor (= hematomo) după traumatisme minore
3. hemofilie ușoară (hemofilie) în care există încă 5-15% activitate reziduală și în care pacienții raportează simptome precum hematoame (vânătăi) după traume semnificative și sângerare postoperatorie.
Citiți mai multe despre acest subiect: Care sunt cauzele unei hemoragii cerebrale
- Femeile care, de obicei, au doar informații genetice modificate pentru hemofilie nu prezintă de obicei simptome clinice cu activitate reziduală de peste 50%.
- Pacienții experimentează sângerare în articulații mari astfel genunchi-, Şold- sau Articulatia umarului, prin care se vorbește despre hemartroză. Sângerarea declanșează o reacție inflamatorie cu procese de reparație a articulației, ceea ce poate duce la o rigidizare a articulației.
- De asemenea, poate sângera în musculatură iar țesuturile moi vin. Sângerarea duce la o creștere a presiunii în mușchi sau țesut, deoarece acum există mai mult volum. Acest lucru vă poate afecta în special brațele și picioarele Sindromul compartimentului a conduce:
Presiunea crescută provoacă compresia vaselor de sânge și nervi, astfel încât extremitățile sunt subacoperite și suprafețe mari de țesut pot muri. Sindromul compartimentului trebuie să fie tratat de chirurg cât mai curând posibil pentru a preveni pierderea extremității. - Apar sângerare în abdomen, ceea ce reprezintă o situație care poate pune viața în pericol pentru pacient.
- Sângerarea neobișnuit de lungă durată este posibilă după operație.
În plus, pot exista perioade lungi cu sânge în urină. Aici unul amenință Anemiedeoarece pacientul pierde constant sânge, eventual neobservat. - Sunt deosebit de periculoase Hemoragie cerebrală (= sângerare intracraniană), ceea ce duce la deces la 10% dintre persoanele cu hemofilie. Puteți afla mai multe despre acest subiect sub subiectul nostru Hemoragie cerebrală.
Cum se realizează terapia pentru hemofilie?

Sângerarea ar trebui să apară la bolnavi hemofilie trebuie evitat, motiv pentru care pacientul nu Medicament care inhibă coagularea sângelui cum ar fi Acid acetilsalicilic (Aspirin®) și fără injecții intramusculare (= seringi în musculatură) respectiv.
Dacă apare o traumă cu sângerare, hemostaza locală atentă este de mare importanță pentru a preveni sângerarea în țesutul vecin.
Terapia medicamentoasă a hemofilie constă în înlocuirea factorilor de coagulare pe care organismul nu le poate produce în cantități suficiente.
Pacienți cu o ușoară hemofilie primiți preparatele factorului de coagulare după cum este necesar, adică dacă a existat un traumatism cu sângerare sau dacă este planificată o intervenție chirurgicală majoră, care poate duce la sângerare profuză.
Înlocuirea factorilor profilactici trebuie utilizată la pacienții cu hemofilie moderată până la severă, adică. factorul lipsă ar trebui să fie dat permanent, inainte de apare sângerare.
Dacă există o activitate reziduală a factorului VIII mai mare de 15% sau a factorului IX mai mare de 20-25%, terapia regulată nu este necesară; acești pacienți primesc factorul de coagulare lipsă în caz de sângerare spontană sau înainte de operația planificată.
Terapia de lungă durată, precum și cea de dinaintea intervenției chirurgicale pot lua forma de auto-tratament la domiciliu, în care pacientul aplică el însuși factorul de coagulare lipsă.
Există o alternativă terapeutică pentru pacienții cu hemofilie ușoară:
Substanța activă Desmopresina (de exemplu, Minirin®) conduce la o distribuție a
Factorul VIII, care este depozitat în pereții vasului.
Cu toate acestea, medicamentul poate fi administrat doar câteva zile la un moment dat, deoarece, după stimularea eliberării factorului, memoria din pereții vasului este epuizată și trebuie replicată din nou.
În terapia acută hemofilie există trei opțiuni de intervenție:
- Pacientul primește protrombină activă, o substanță care promovează coagularea sângelui, astfel încât sângele să fie oprit cât mai repede posibil.
- O altă opțiune terapeutică este administrarea preparatelor de factor VII. Acest factor se află la începutul cascadei de coagulare și își începe cursul regulat.
- A treia opțiune terapeutică este aplicarea factorului animal VIII-C pentru a permite pacientului să oprească sângerarea.
complicaţiile
Cadoul înlocuitor (=substituţie) factorilor de coagulare pot duce la formarea de anticorpi împotriva acestor factori, astfel încât substituția în doză constantă nu mai are efecte terapeutice, motiv pentru care se vorbește despre formarea inhibitorilor.
În funcție de determinarea concentrației de anticorpi în sângele pacientului, se pot administra doze mari de factor VIII, al căror scop este de a recăpăta toleranța la acest factor și de a opri formarea de anticorpi. Această procedură trebuie efectuată numai în centre specializate.
Există un risc scăzut de a contracta hepatită sau de a contracta virusul HIV (=HIV) deoarece factorii sunt derivați din produsele sanguine umane.
Un alt risc al terapiei de substituție pentru hemofilie este apariția reacțiilor alergice.












.jpg)