endocardita
Sinoyme în sens mai larg
Inflamația valvelor cardiace, inflamația pereților inimii
introducere
Inflamarea valvelor cardiace (endocardită) este o boală care poate pune viața în pericol, de obicei cauzată de agenți patogeni microbieni, cum ar fi viruși, bacterii sau ciuperci.Ca urmare, deteriorarea structurală a supapelor cardiace asociate cu un defect funcțional nu este neobișnuită.

Simptomele endocarditei
Simptomele endocarditei sunt adesea asemănătoare gripei la început și nu se disting de alte boli generale, ceea ce face dificil un diagnostic clar.
Stai în prim-plan
- Febra, inițial în jur de 38 ° C
- oboseală fizică ușoară
- Pierderea poftei de mâncare
- O durere de cap.
Pot apărea și pierderi în greutate, frisoane, transpirații, dureri musculare și articulare.
După o evoluție prelungită a bolii, se poate observa o culoare palidă a pielii, care se datorează anemiei și unei senzații generale de slăbiciune.
Cu deteriorarea valvului existentă, relevantă hemodinamic (adică afectând fluxul de sânge), respirația este principalul simptom al endocarditei: Dacă o valvă cardiacă nu se mai închide corect (= Insuficiența supapei), în timpul fazei de umplere a camerelor inimii (faza acțiunilor inimii se numește diastolă) sângele curge înapoi în atrium și se uzează el se dilată). Sângele care se întoarce este de asemenea responsabil pentru faptul că cantități mai mari de sânge decât în mod normal trebuie pompate din inimă în corp. Drept urmare, inima se mărește (hipertrofia); comparabil cu un mușchi puternic antrenat. Acest proces natural de adaptare a mușchiului cardiac la ore suplimentare devine dăunător dacă devine atât de mare încât vasele de sânge care nu mai pot garanta o furnizare adecvată de oxigen.
La bărbați acesta este cazul atunci când este depășită așa-numita greutate critică a inimii de 500g, la femei este de 400g.
În contextul endocarditei, nu numai că există scurgeri în valve, dar și îngustarea (așa-numitele stenoze) ale căii de ieșire poate fi rezultatul.
Ca și în cazul insuficienței valvei, atunci când valva inimii este îngustată (stenoză), în timp ce mușchiul cardiac se contractă în așa-numita fază de expulzare (sistolă), sângele bogat în oxigen intră în organele interne, iar persoana în cauză suferă, de asemenea, de respirație (medical: Dispneea).
O modalitate de a diagnostica endocardita este ceea ce este cunoscut sub numele de ecou de înghițire. Aceasta implică testarea funcționării inimii prin înghițirea unui cap cu ultrasunete.
Citiți multe mai multe informații sub subiectul nostru: Simptomele endocarditei
terapie
Tratamentul se face cu antibiotice, deoarece este adesea declanșat de agenți patogeni bacterieni. Este important să începeți terapia din timp pentru a evita complicațiile infecției. Antibiotice diferite sunt utilizate în funcție de dacă valva cardiacă afectată este propria valvă cardiacă originală a pacientului sau o proteză a valvei.
În cazul endocarditei valvelor native - adică a valvelor cardiace proprii ale pacientului - se utilizează antibiotice ampicilină-sulbactamă, acid amoxicilină-clavulanică, ciprofloxacină și gentamicină. Aceleași ingrediente active sunt utilizate pentru a trata o proteză de supapă după primul an după operație. Durata terapiei în acest caz este de obicei de patru până la șase săptămâni.
Dacă funcționarea valvei este mai mică de un an în urmă și valva cardiacă corespunzătoare este apoi afectată de endocardită, antibiotice vancomicină, rifampicină și gentamicină sunt preferate. Vancomicina și rifampicina sunt de obicei administrate timp de șase săptămâni sau mai mult, gentamicina timp de aproximativ două săptămâni. Tratamentul endocarditei trebuie să fie intravenos, ceea ce înseamnă că antibioticele sunt administrate direct într-o venă prin perfuzie. Numai în acest fel, suficient din ingredientul activ ajunge în valvele inimii, astfel încât bacteriile să poată fi ucise. Acest lucru se datorează faptului că valvele cardiace în sine nu sunt furnizate cu sânge și, prin urmare, medicamentele ajung doar la locul lor țintă prin fluxul sanguin prin cavitățile inimii.
În consecință, pacienții cu endocardită sunt tratați în spital. Succesul terapiei trebuie verificat periodic. Dacă valva inimii este grav afectată, este posibil să fie luată în considerare reparația chirurgicală pentru a evita complicațiile. În caz contrar, părți ale creșterilor de pe valva cardiacă se pot dezlipi și pot provoca accidente vasculare cerebrale, de exemplu. Chiar dacă există riscul de insuficiență cardiacă sau alte complicații, terapia chirurgicală este adesea necesară.
Citiți mai multe despre acest subiect la: Terapia endocarditei
Orientare pentru endocardită
Ghidul privind endocardita este revizuit în mod regulat și adaptat la cele mai recente cunoștințe medicale. Ghidul conține recomandări de acțiune pentru medicii care tratează pacienții cu boala corespunzătoare și, în consecință, arată cele mai încercate și testate măsuri diagnostice și terapeutice. Medicii nu sunt legați de ghiduri, ci îi pot folosi doar ca ghid. Ghidul oferă, de asemenea, recomandări pentru profilaxia endocarditei și măsuri igienice importante care trebuie respectate în contact cu pacienții care suferă de endocardită.
Utilizarea ghidurilor este menită să îmbunătățească, în general, îngrijirea standardizată a pacienților cu diverse boli, oferind tuturor medicilor recomandări cuprinzătoare pentru diagnostic și terapie care corespund celor mai recente opinii doctrinare.
prognoză
Aproximativ treizeci la sută dintre toți cei afectați răspund slab la medicamente (antibiotice), astfel încât acesta să devină de anvergură Deteriorarea valvelor inimii vine.
Apoi, o operație cu înlocuirea cu supape artificiale este adesea inevitabilă ca măsură de salvare a vieții.
complicaţiile
Complicații temute ale inflamației valvei cardiace (endocardita) reprezintă așezări de depozite bacteriene pe valvele cardiace. Acestea se numesc vegetație și pot fi gândite ca mici grupuri de bacterii care cresc pe valva inimii.
Acestea pot fi îndepărtate de inima care pompează cu fluxul de sânge și apoi alimentarea cu sânge către alte organe interne prin închiderea vasului de alimentare prin "Ciorchine de bacterii"Întrerupe.
Consecința acestor așa-numite embolii septice sunt eșecurile funcționale ale organului corespunzător cu reclamațiile caracteristice respective.
Este acesta creier afectat, amenință un atac de cord care poate pune viața în pericol (Accident vascular cerebral = apoplexie).
Cand plămân nave de aprovizionare (rar este artera pulmonară în sine blocată de un cheag, deoarece este cel mai mare în diametru) vine în sine în principal prin scurtarea severă a respirației, accelerată respiraţie (Tachipnee), durere toracică (Dureri în piept), precum și în cazuri extreme prin inconștiență Embolie pulmonară (Vezi mai jos).
Va rinichi Dacă vasul care îl furnizează nu mai este alimentat în mod adecvat cu sânge, filtrarea sângelui prin buclele capilare mici din sânge ale rinichilor (așa-numitele glomeruli), care servesc ca filtre, nu mai este posibilă într-o măsură suficientă și producția de urină încetează:
Niveluri de Insuficiență renală:
- oligurie: cu mai puțin de 500 ml, se produce prea puțină urină în 24 de ore
- anurie: nu se produce urină sau mai puțin de 100 ml urină în 24 de ore
Ca și în cazul tuturor organelor, întinderea eșecurilor funcționale și a reclamațiilor depinde de mărimea vasului închis.
Infarctele de rinichi mici trec adesea neobservate, în timp ce cele mai mari, cu dureri bruste de flanc, vărsătură, greaţă și febră însoțit. Datorită leziunilor renale, sângele și proteinele pot fi detectate în urină.
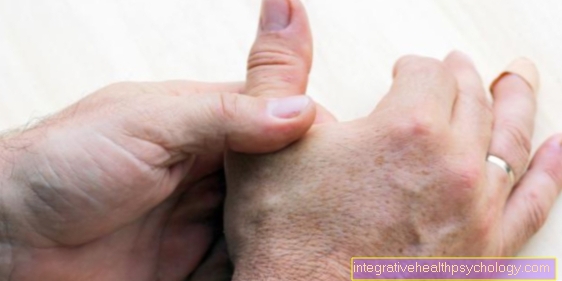
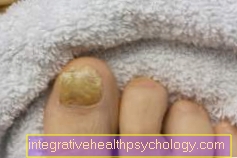
Cheagurile mici duc, de asemenea, la sângerare punctiformă piele (așa-zisul. petechiae) și sunt adesea ghiduri importante în recunoașterea miocardita (endocardita).
De obicei, acestea apar pe degetele și picioarele. Conform primei lor descrieri, internistul Sir William Osler (în 1885), modificările de piele de 2 - 5 mm, mari, care nu dureros sunt considerate a fi Noduli Osler desemnat. Această boală nu trebuie confundată cu Boala lui Osler.
Inflamarea mușchiului cardiac (endocardită) în sine este cunoscută de multă vreme și a fost găsită în mumii vechi de 600 până la 700 de ani din America de Sud.
Durata endocarditei
Endocardita trebuie tratat precoce pentru a evita complicațiile și deteriorarea consecințelor. Dacă terapia cu antibiotice este începută la timp, boala va suna ca pe durata duratei terapiei aproximativ patru până la șase săptămâni oprit din nou. Este important controlul regulat al succesului terapiei, deoarece aceasta este singura modalitate de a ne asigura că nu au apărut complicații.
Deoarece valvele inimii nu sunt furnizate cu sânge, este doar pentru corp extrem de dificil de combătut împotriva infecției fără terapie. De aceea, îngrijirea medicală la timp a pacienților afectați este atât de importantă și permite bolii să fie limitate la o perioadă de câteva săptămâni.
Forme de endocardită
Endocardită acută
Endocardita acută, după cum sugerează și numele, este forma extrem de acută a bolii, în contrast cu endocardita lenta, care progresează lent și poate fi asociată cu simptome mici sau deloc.
Cu toate acestea, în endocardita acută, simptomele, schimbările și complicațiile care pun viața în pericol apar adesea în câteva ore. Inițial, există și febră, slăbiciune și o frecvență cardiacă crescută. Cu toate acestea, poate urma rapid un murmur cardiac, o inimă cursă, o afecțiune a valvei cardiace și chiar insuficiență cardiacă. În acest caz special, terapia cu antibiotice trebuie inițiată cât mai curând posibil, întrucât așa-numitele „stafilococi” sunt responsabile în principal de această formă de endocardită.
Intervenția chirurgicală poate fi necesară și în caz de complicații severe. Aici valvele distruse sunt reconstruite și toate componentele potențial infecțioase sunt eliminate, dacă este posibil.
Endocardita lenta
Endocardita lenta este un subtip de endocardită generală și contrastează cu endocardita acută ca o formă suplimentară. În timp ce acesta din urmă se manifestă într-un curs foarte brusc, acut și adesea sever, endocardita lenta este o formă treptată. Cel mai adesea este cauzat de agentul patogen Streptococcus viridans. În câteva săptămâni până la luni, agentul patogen își formează așezările și creșterea pe valva inimii și duce treptat la simptomele tipice. Cu toate acestea, datorită procesului relativ lent, acestea pot fi adesea înțelese greșit și devin observabile doar subliminar. În cursul bolii, există deseori febră și oboseală, pierderea poftei de mâncare și anemie. Pe măsură ce boala progresează, starea generală a pacientului continuă să se deterioreze, astfel încât simptomele devin mai accentuate la un moment dat.
Endocardită Libmann-Sacks
Endocardita Libmann-Sacks este o variantă a bolii care nu are nicio cauză infecțioasă și, prin urmare, poate fi descrisă ca sterilă. Nici bacteriile și nici alți agenți patogeni nu provoacă modificări în pereții interiori ai inimii, mai degrabă bolile autoimune sunt probabil în spatele endocarditei. Boala autoimună lupus eritematos este adesea cauza de bază. Procesele autoimunologice din organism determină depunerea diferitelor celule în sânge să se formeze pe valvele inimii.
Drept urmare, formează cruste pe valvele cardiace, care sunt adesea inofensive, dar în cazuri rare pot duce la disconfort și modificări dăunătoare pentru valve. Uneori, cordoanele inimii pot rupe și se pot dezvolta insuficiențe ale valvelor.
Adesea, însă, endocardita Libmann-Sacks rămâne fără simptome și nedetectată.
Endocardită reumatică
Endocardita reumatică este o complicație a febrei reumatice, o boală autoimună asociată cu o infecție bacteriană.
În cele mai multe cazuri, a existat o infecție streptococică în gât cu aproximativ două săptămâni înainte de simptome. Infecția în sine poate fi inofensivă, dar, ca urmare, organismul poate dezvolta anticorpi împotriva structurilor proprii ale corpului, ceea ce poate duce la febră, slăbiciune, oboseală și modificări reumatice ale articulațiilor.
Una dintre complicațiile temute ale febrei reumatice este implicarea inimii sub formă de endocardită reumatică. Aici, celulele sângelui se atașează de valvele inimii și pot provoca cicatrici și calcificări.
Ca urmare, pot apărea modificări ale valvelor cardiace, care pot avea consecințe grave. În tratamentul afectării cardiace severe, sistemul imunitar trebuie suprimat cu medicamente pentru a controla propriii anticorpi ai organismului.
Endocardita este contagioasă?
Endocardita nu este de obicei contagioasă. Acesta este declanșat doar de cantități mici de bacterii, care se găsesc în multe locuri din gură sau din corp și nu poate intra în fluxul sanguin decât prin răni minore.
Focalizarea infecțioasă este apoi numai pe inimă, unde se pot forma abcese mici, încapsulări ale bacteriilor.
Originea și cauza bolii
Condiția necesară pentru o inflamație care duce la deteriorarea structurală a supapelor cardiace este o spălare crescută a agenților patogeni în sânge (aceasta este cunoscută și sub numele de bacteremie).
Punctele de pornire frecvente („focare” ale endocarditei) sunt:
- inflamație purulentă a pielii (așa-numitele clocote = cosuri mari)
- Infecții ale urechii, nasului și gâtului (cum ar fi:
- amigdalită purulentă, medical: amigdalită
- Inflamația sinusurilor paranasale = inflamația sinusurilor paranazale, medical: sinuzită
- Inflamarea plămânilor (pneumonie)
- Infecții dentare
- bacteriemie
La persoanele sănătoase, sarcina crescută a bacteriilor duce la o activare a sistemului imunitar: globulele albe din sânge produc proteine proprii ale corpului (așa-numitele anticorpi) pentru a marca agenții patogeni ca invadatori străini, astfel încât aceștia să poată fi îndepărtați din fagocite (care reprezintă un subgrup separat de celule albe din sânge și, de asemenea, numite macrofage) sunt eliminate.
În cazul deteriorării anterioare (vezi mai sus), în funcție de agresivitatea agentului patogen și a sistemului imunitar al persoanei în cauză, distrugerea valvei este rapidă (acuta este o evoluție a bolii în 40 de zile).
Așa-numita endocardită subacută se desfășoară insidios; plângerile (vezi mai jos) sunt mult mai puțin pronunțate aici decât în forma acută. Motivul este că agenții patogeni numeric diferiți, mai puțin agresivi sunt decisivi.
O altă formă de inflamație a peretelui interior al inimii, care a devenit rară astăzi datorită prevenirii antibioticelor, este o reacție de hipersensibilitate a sistemului nostru imunitar.
Spre deosebire de forma cauzată în principal de agenți patogeni (și de aceea, de asemenea, denumită „endocardită infecțioasă”), inflamația are loc în interiorul valvei.
Responsabil este o inflamație precedentă cauzată de așa-numitele streptococi beta-hemolitici, când se încearcă controlul acestuia, anticorpii proprii ai corpului reacționează nu numai cu componentele peretelui agentului patogen, ci și cu componentele proprii ale corpului din moleculele de proteine ale inimii sau articulațiilor care se pare a fi similare.
În timp ce termenul „febră reumatică” descrie reacția întregului corp, subcomponenta care afectează în mod specific inima este denumită „endocardită reumatică”.
Forme speciale mai rare ale inflamației inimii apar în:
- Boli de cancer ("endocardita marantica")
- Boala autoimună lupus eritematos ("endocardită trombotică Libman-Sacks")
Un declanșator alergic este suspectat în „endocardita parietalis fibroplastica Löffler” care duce la insuficiență cardiacă / insuficiență cardiacă din cauza formării excesive de țesut conjunctiv.
Patogen
De obicei sunt diferite bacterii agenții cauzali ai endocarditei infecțioase. Cel mai adesea este Stafilococii, în special bacteria Staphylococcus aureus. Aceasta este de cca 45-65% responsabil pentru endocardită. Al doilea cel mai frecvent patogen endocardită este unul dintre streptococi și este denumit Streptococcus viridans. El a provocat aproximativ 30% de endocardită.
Alți agenți patogeni care se pun în discuție, dar care apar semnificativ mai rar decât cei deja menționați sunt, de exemplu, Staphylococcus epidermidis, enterococi, de asemenea, mai multe streptococi ciuperci (Aspergillus fumigatus). Acestea din urmă joacă în principal un rol pacienți imunocompromisi joacă un rol, de exemplu, la pacienții cu HIV, după transplanturi de organe sau chimioterapie.
Cum funcționează diagnosticul de endocardită?
Diagnosticul diferă în funcție de existența unei suspiciuni de endocardită bacteriană infecțioasă sau de endocardită nepatogenă. Endocardita infecțioasă este diagnosticată pe baza mai multor criterii.
Cele mai importante două criterii sunt așa-numitele „culturi de sânge pozitive” și anomalii în ecografie sau examen CT.Pentru a obține primul, sângele este extras de la pacient în mai multe puncte. Acesta este injectat în sticle speciale în care bacteriile pot fi cultivate. Așa-numitele „culturi de sânge” sunt utilizate pentru a detecta bacteriile care circulă în sânge și oferă o indicație importantă a unei eventuale endocardite.
Dacă examenul cu ultrasunete relevă, de asemenea, anomalii în pereții interiori ai inimii sau ale valvelor, se confirmă suspiciunea de endocardită. Dacă aceste criterii principale nu sunt îndeplinite în mod adecvat, pot fi utilizate examinări suplimentare pentru a putea face diagnosticul de endocardită.
Alte criterii importante care pot corobora un diagnostic suspect sunt consumul de droguri, alte boli de inimă, febra ridicată sau anumite boli vasculare.
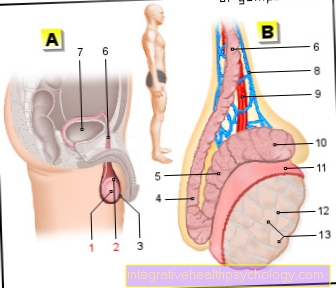
Ilustrați inima cu supape cardiace

- Artera principală (aortă)
- atriul stang
- valva atriala stanga = valva mitrala (inchisa)
- valva cardiacă stângă = supapa aortică (deschisă)
- Ventriculul stâng
- ventricul drept
- vena cava inferioară (vena cava inferioară)
- valva inimii drepte = supapa pulmonara (deschisa)
- atriul drept
- vena cava superioară (vena cava superior)
Profilaxia endocarditei
Recomandările pentru profilaxia endocarditei au fost din ce în ce mai limitate în ultimii ani pentru a evita administrarea inutilă de antibiotice și, astfel, pentru a preveni rezistența crescândă a bacteriilor. Profilaxia endocarditei este recomandată în zilele noastre pentru pacienții cu înlocuire a valvelor cardiace, pacienți cu endocardită, pacienți cu anumite defecte cardiace congenitale sau cu defecte cardiace operate cu utilizarea de materiale protetice.
Deoarece nu există niciun acord general în ceea ce privește măsura în care trebuie să aibă loc și profilaxia endocarditei, în cele din urmă este o problemă de luare a deciziilor individuale. Profilaxia include administrarea de antibiotice și trebuie efectuată în special după intervenția chirurgicală la nivelul gurii și gâtului, de exemplu în cazul tratamentelor dentare, cum ar fi îndepărtarea tartrului și a tratamentului canalului radicular, în îndepărtarea amigdalelor (amigdalectomie) și alte intervenții în acest domeniu. În grupurile cu risc ridicat, profilaxia endocarditei este, de asemenea, recomandată pentru multe alte intervenții chirurgicale, de exemplu intervenții la nivelul tractului gastrointestinal sau respirator, precum și în tractul urogenital.
Antibioticul este administrat cu aproximativ 30-60 minute înainte de procedură. Pentru intervențiile dentare, sunt preferate amoxicilina sau ampicilina, pentru intervențiile la nivelul tractului urogenital sau gastrointestinal, se utilizează ampicilina sau piperacilina. Antibioticele selectate se bazează pe flora bacteriană preconizată a zonei operate. În cazul germenilor speciali, profilaxia antibioticului trebuie adaptată în consecință.
Aflați mai multe despre acest subiect aici: Profilaxia endocarditei
Frecvență (epidemiologie)
În Republica Federală Germania există în jur de 2-6 cazuri noi de endocardită pe an între 100.000 de locuitori.
Bărbații sunt afectați de două ori mai mult decât femeile în medie. Vârful vârstei endocarditei este de 50 de ani.
De la introducerea terapiei cu antibiotice, incidența bolii nu a scăzut în ansamblu (ceea ce ar trebui să fie presupus datorită terapiei îmbunătățite), cu toate acestea, inflamația valvei cardiace apare cu aproximativ 15 ani mai târziu decât înainte și alți germeni sunt responsabili ca factori declanșatori.
Diversi factori duc la o creștere semnificativă a riscului de boală:
- Defecte ale valvei cardiace congenitale (în mare parte sunt afectate supapele ventriculului stâng mai mare, adică valva aortică și valva mitrală care separă atriul și ventriculul)
- malformații congenitale ale inimii
- Operație de inimă
Bacteriile care circulă în sânge facilitează aderarea lor la peretele interior sensibil al inimii, care este numit medical endocard. Această piele, formată din țesut conjunctiv, celule musculare netede și fibre elastice, acoperă, de asemenea, supapele inimii.
Așa se explică de ce persoanele cu inimi sănătoase au mai puține șanse să dezvolte inflamații ale valvelor cardiace (endocardită). În primul an după ce s-a înlocuit o valvă cardiacă (valva inimii artificiale), în jur de 2 până la 3% dintre cei care au fost operați au dezvoltat o inflamație a valvei cardiace. În anii următori, riscul scade din nou.
Mai mult, toate procesele asociate cu slăbirea sistemului imunitar al organismului reprezintă un risc crescut. pe de o parte bolile sistemului de formare a sângelui (globulele albe din sânge, așa-numitele leucocite, îndeplinesc sarcina importantă de apărare a organismului nostru împotriva intrusilor), diabetul zaharat (= diabetul; vezi bolile pancreasului) sau chimioterapia.
Dependența de droguri promovează apariția inflamației valvei cardiace (endocardită), deoarece injecțiile intravenoase duc adesea la răspândirea germenilor, care ajung apoi la inima dreaptă direct prin vena cava superioară și afectează în principal supapa care separă atriul drept și ventriculul (această valvă se datorează cele trei pliante ale acestora se numesc „valva tricuspidă”, din latină tri = trei).
În cazuri rare, valva pulmonară care duce la circulația pulmonară poate fi, de asemenea, afectată.













.jpg)